Antikolinerg szerek – definíció és osztályozás

Kép: “Pills 3” by e-Magine Art. Licenc: CC BY 2.0
- Az antikolinerg gyógyszerek definíciója
- Antimuszkarinos gyógyszerek
- Az antimuszkarinok farmakokinetikája
- Az antimuszkarinok hatásmechanizmusa
- A muskarinellenes gyógyszerek hatása a szervrendszerekre
- Az antimuszkarinok terápiás felhasználása
- Az antimuszkarinok mellékhatásai
- A toxicitás kezelése
- Az antimuszkarinok ellenjavallatai
- Antinikotinos gyógyszerek
- Neuromuszkuláris blokkolók
- Ganglion-blokkolók
- Kolinészteráz-regenerátorok
Az antikolinerg gyógyszerek definíciója
Az antikolinerg gyógyszerek vagy kolinerg antagonisták olyan gyógyszerek, amelyek a kolinerg receptorokhoz (muszkarin és nikotin) kötődve megakadályozzák az acetilkolin és más kolinerg agonisták hatását. Ezeket a gyógyszereket paraszimpatolitikumoknak is nevezik. Az antikolinerg szereket 3 csoportba sorolják: antimuszkarinerg szerek, antinikotinerg szerek (neuromuszkuláris blokkolók és ganglionblokkolók) és kolinészteráz-regenerátorok.
Az antikolinerg szereket a befolyásolt receptorok szerint osztályozzák:
Antimuszkarinerg szerek
Az antimuszkarinerg szerek a muskarin acetilkolin receptorokra hatnak. A muskarin acetilkolinreceptorok vagy mAChR-ek acetilkolinreceptorok. A muszkarinreceptoroknak öt altípusát határozták meg, amelyeket M1-től M5-ig neveztek el. Az M1, M3 és M5 receptorok Gq fehérjékhez, míg az M2 és M4 receptorok Gi/o fehérjékhez kapcsolódnak.
A receptorok G fehérje-receptor komplexeket alkotnak egyes neuronok és más sejtek sejtmembránjában. Számos szerepet játszanak, többek között a paraszimpatikus idegrendszerben a posztganglionáris rostokból felszabaduló acetilkolin által stimulált fő végreceptorként működnek. Az antikolinerg gyógyszerek többsége antimuszkarinikum.
Antinikotin szerek
Az antinikotin szerek a nikotinos acetilkolinreceptorokon hatnak. Ezek többsége sebészeti alkalmazásra szánt, nem depolarizáló vázizomrelaxáns, amelyek szerkezetileg a kuraréval rokonok. Több ilyen gyógyszer depolarizáló szer.
Antimuszkarinos gyógyszerek
- Atropin
- Benztropin
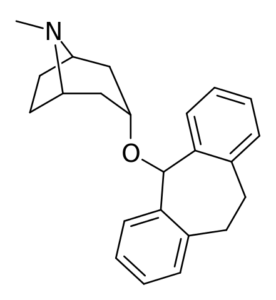
Kép: “(Edgar181) – Saját munka. Licenc:
- Cyclopentolate
- Darifenacin
- Fesoterodine
- Ipratropium
- Oxybutynin
- Scopolamine
- Scopolamine
- Solifenacin
- Tiotropium
- Tolterodin
- Trihexifenidil
- Tropicamid
- Trospium-klorid
Ezek további csoportosítása:
M1 szelektív blokkolók: Nem szelektív blokkolók: Pirenzepin és telenzepin
Nem szelektív blokkolók: Atropin
Az antimuszkarinok farmakokinetikája
- Az atropin egy tercier amin belladonna alkaloid. Viszonylag lipidoldékony és könnyen átlépi a membrángátakat. Az atropin nagy affinitással rendelkezik a muszkarin receptorokhoz.
- Az anyagcsere révén részben a májban, részben változatlanul a vizelettel eliminálódik.
- A felezési idő 2-4 óra, a hatás időtartama 4-8 óra. Az okuláris retenció azonban több mint 72 óra.
Az antimuszkarinok hatásmechanizmusa
A muszkarin blokkoló szerek kompetitív módon kötődnek és megakadályozzák az acetilkolin kötődését a helyeken. Antagonista hatásuk azonban csökkenthető a muszkarin agonisták koncentrációjának növelésével.
Mindig emlékezzünk: A szervrendszerekre gyakorolt hatásuk mindig ellentétes lesz a kolinerg agonisták hatásával.
A muskarinellenes gyógyszerek hatása a szervrendszerekre
Központi idegrendszer (CNS): Az antimuszkarinok szedációt, amnéziát, delíriumot, mozgásszegénység elleni és antiparkinson hatást váltanak ki.
A szkopolamin nagyobb és hosszabb ideig tartó hatással van a CNS-re, mint az atropin. Ez a rendelkezésre álló leghatékonyabb mozgászavar elleni gyógyszer. Szokatlan hatása a rövid távú memória blokkolása is. Alacsony dózisban nyugtatást, magas dózisban pedig izgalmat okoz. Eufóriát okoz, és hajlamos a visszaélésre.
A mozgásbetegségre helyileg alkalmazható tapasz formájában kapható, amely 3 napig hatásos, és profilaktikus gyógyszerként alkalmazható. Műtét utáni hányinger és hányás esetén is alkalmazzák.
A benztropint, a biperidént és a trihexifenidilt parkinsonizmusban kiegészítő szerként alkalmazzák, amikor a betegek nem reagálnak a levodopára.
Szem:
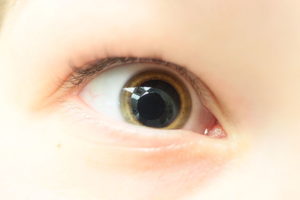
A hatásmechanizmus az M3 receptorok blokkolásával történik.

Kép: “Mydriasis ” by Bin im Garten – Saját munka (saját kép). Licenc: CC BY-SA 3.0
A szembe helyileg beadott antimuszkarinikus gyógyszerek mydriázist, ciklopulgiát és akkomodációvesztést okoznak. A gyógyszerek a kötőhártya-zsákból szívódnak fel a szembe.
A hatás időtartama az egyes gyógyszereknél eltérő: atropin (> 72 óra), homatropin (24 óra), ciklopentolát (2-12 óra) és tropikamid (0,5-4 óra).
Fontos: A muszkarinreceptor-blokkolók közül a tropikamidnak rövidebb a hatásideje.
Bronchi: Hatásmechanizmusa az M3-receptorok blokkolása, ezáltal elősegíti a hörgőtágulást.
Atropint parenterálisan alkalmazzák a váladék csökkentésére általános érzéstelenítés során.
Ipratropiumot inhalációval alkalmazzák asztma és COPD esetén a hörgőtágulás elősegítésére. Mivel rosszul szívódik fel és gyorsan metabolizálódik, kevésbé valószínűek a tüdőn kívüli antimuszkarinikus hatások, mint a tachycardia és az aritmiák. Naponta 4-szer adják.
A tiotropiumot, egy újabb gyógyszert, naponta egyszer adják.
Bél: A hatásmechanizmus az M1 és M3 receptorok blokkolásával történik.
Atropin és a szkopolamin a leghatásosabb görcsoldóként hatnak a gyomormotilitás csökkentésével. A görcsoldó hatáshoz használt atropin adagja csökkenti a nyálelválasztást, a szem akkomodációját és a vizeletürítést is. E hatások miatt csökken az atropinnal való compliance.
Az olyan antimuszkarin hatású gyógyszerek, mint az atropin, a metszkopolamin és a propantelin a savszekréciót gátló hatásuk miatt alkalmazhatók peptikus fekélyben; azonban jelenleg nem alkalmazzák őket, mert ebben az indikációban rosszabbak a H2-blokkolóknál és a protonpumpa-gátlóknál.
Hólyag: az oxibutinint és a tolterodint enyhe hólyaghurutban a sürgősség csökkentésére és urológiai műtétek utáni hólyaggörcsök csökkentésére használják.
A tolterodint, darifenacint, szolifenacint és fesoterodint stressz inkontinencia kezelésére használják.
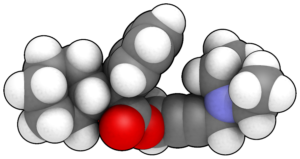
Kép: “Chemical structure of oxybutynin 3D” by Simek – Saját munka. Licenc: Public Domain
Az oxibutinin transzdermális tapasz formájában is kapható, amely a kevesebb mellékhatás miatt jobban tolerálható.
Kardiovaszkuláris: Az atropin alacsony dózisa blokkolja a preszinaptikus neuronok M1-receptorait és csökkenti a szívfrekvenciát. Az atropin nagy dózisa blokkolja az M2 receptorokat a sinoatrialis (SA) csomópontban és növeli a szívfrekvenciát.
Szívritmus: Az atropin blokkolja a nyálmirigyek muszkarin receptorait, ami szájszárazságot (xerosztómiát) eredményez. Hasonlóan hat a verejtékmirigyekre és a könnymirigyekre, ami a szekréció csökkenését eredményezi.
Az antimuszkarinok terápiás felhasználása
Az atropint görcsoldóként alkalmazzák; bradikardia kezelésére; antiszekréciós szerként a felső és alsó légutak váladékának blokkolására műtét előtt, valamint foszfororganikus mérgezés és az antikolinészterázok, például a fizosztigmin túladagolásának kezelésére.
A szkopolamint mozgásbetegség esetén alkalmazzák.
Az antimuszkarinok mellékhatásai
Az antimuszkarinok mellékhatásait vagy toxicitását a “száraz, mint a csont, vörös, mint a répa, őrült, mint a kalapos” mnemonikussal lehet leírni.”
Az atropin a verejtékmirigyek kiválasztásának gátlását okozza, ami gyermekeknél és időseknél hyperthermiát okoz, amit atropin-láznak neveznek. Az izzadás, a nyálelválasztás és a könnyezés gátlása miatt “csontszáraznak” nevezik.”
Az atropin nagy dózisai tachycardiát és aritmiát, valamint az intraventrikuláris ingerületvezetés blokkját okozzák, ami nehezen kezelhető.
Időskorú betegeknél az atropin szögletes glaukómát okoz; prosztata hiperpláziában szenvedő férfiaknál vizeletvisszatartást is okozhat.
A székrekedés és a homályos látás az antimuszkarin szerek gyakori mellékhatásai minden korcsoportban.
Az antimuszkarinok okozta cNS-toxicitás magában foglalja a szedációt, amnéziát, delíriumot, hallucinációt (“őrült, mint egy kalapos”) és görcsöket.
A karok, a fej, a nyak és a törzs bőrereinek tágulása atropin túladagolásakor megfigyelhető, amit atropin-pirulásnak (“vörös, mint a répa”) neveznek.
Az atropin 0,5 mg-os adagban bradycardia, szájszárazság és az izzadás gátlása. 5 mg-os adagolásban tachycardia, szívdobogás, kifejezett szájszárazság, mydriasis és homályos látás. > 10 mg-os adagban hallucinációkat, delíriumot és kómát okoz.
A toxicitás kezelése
A toxicitás kezelése általában tüneti kezelés.
Fontos: A súlyos tachycardia kis dózisú fizosztigmin bőrön keresztüli adagolását teszi szükségessé.
A hipertermia hűtőtakaróval vagy párologtató hűtéssel kezelhető.
Az antimuszkarinok ellenjavallatai
Az antimuszkarinokat csecsemőknél óvatosan kell alkalmazni a hipertermia veszélye miatt.
Az antimuszkarinok ellenjavalltak zárt zugú glaukómában szenvedő egyéneknél és prosztata hiperpláziában szenvedő férfiaknál.
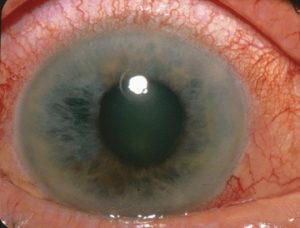
Kép: Jonathan Trobe, M.D. – The Eyes Have It: “Fényképen látható akut szögzáródásos glaukóma, amely a szemnyomás hirtelen emelkedése, ami akkor következik be, amikor a szivárványhártya elzárja a szem elvezető csatornáját – a trabecularis hálót.” Jonathan Trobe, M.D. – The Eyes Have It. Licenc: CC BY 3.0
Antinikotinos gyógyszerek
Az antinikotinos gyógyszereket két típusba sorolják:
- Neuromuszkuláris blokkolók
- Ganglionikus blokkolók
Neuromuszkuláris blokkolók
Ezek további két osztályba sorolhatók:
- Nem-depolarizáló blokkolók: Pankuronium, ciszatracurium, rokuronium, vecuronium
- Depolarizáló blokkolók: Szukcinilkolin
Ezek a gyógyszercsoportok antagonistaként (nem depolarizáló típus) és agonistaként (depolarizáló típus) hatnak a neuromuszkuláris csomópont véglemezének receptorain.
Kisebb dózisban teljes izomrelaxációt eredményeznek, ami megkönnyíti alkalmazásukat a műtétek során a légcső intubálásában. Az altatásból való gyors felépülést is lehetővé teszik, és csökkentik a posztoperatív légzésdepressziót.
A nem-depolarizáló blokkolók hatásmechanizmusa
Ezeket a szereket kompetitív blokkolóknak is nevezik. Kis dózisban ezek a gyógyszerek az ACh-val versenyeznek a receptoron anélkül, hogy stimulálnák azt, így megakadályozzák az izomsejtmembrán depolarizációját és gátolják az izomkontrakciót.
Ez a hatás visszafordítható kolinészteráz-gátlók, például neostigmin és edrofónium adásával, amelyek növelik az ACh koncentrációját a neuromuszkuláris csomópontokban, valamint közvetlen elektromos ingerléssel.
Nagy dózisban ezek a gyógyszerek blokkolják az ioncsatornát a motoros véglemezen, csökkentve a neuromuszkuláris átvitelt. Ez a hatás kolinészterázgátlókkal és elektromos ingerléssel nem fordítható vissza.
A gyógyszerek iránti érzékenység a következő sorrendben következik: először az arc és a szem kis összehúzódó izmai bénulnak meg, majd az ujj-, végtag-, nyak- és törzsizmok, végül a rekeszizom. A felépülés fordított sorrendben történik.
A rokuronium hatása a leggyorsabban, 60-120 másodperc alatt kezdődik.
A nem-depolarizáló blokkolók farmakokinetikája
Ezeket a gyógyszereket intravénásan vagy intramuszkulárisan adják be. Ezek a szerek szájon át beadva nem hatékonyak.
A szerkezetükben lévő kvaterner amin jelenléte miatt nem szívódnak fel a bélből. Továbbá nem lépik át a sejtmembránokat és a vér-agy gátat.
Ezek a gyógyszerek nem metabolizálódnak és újraelosztódnak. A pankuronium, metokurin, pipekuronium és tubokurarin változatlanul kiválasztódik a vizelettel, és hatástartamuk kevesebb, mint 30 perc.
A vekuronium és a rokuronium változatlanul kiválasztódik az epével, és hatástartamuk 10-20 perc.
A májmetabolizmuson kívül az atrakurium egy másik, Hoffman-eliminációnak nevezett módszerrel is eliminálódik, ami gyors spontán lebomlás, amely laudanozin képződését eredményezi. A laudanozin nagy koncentrációban rohamokat okoz.
A ciszatracurium (az atracurium sztereoizomerje) a plazmában észter-hidrolízissel bomlik le. Veseelégtelenség esetén nincs szükség az adagolás módosítására, mivel eliminációja nem függ a máj- vagy vesefunkciótól. A klinikai gyakorlatban az egyik leggyakrabban alkalmazott izomrelaxáns.
A nem-depolarizáló blokkolók gyógyszerkölcsönhatásai
A kolinészteráz-gátlók, mint az edrofónium, a neosztigmin, a piridosztigmin és a fizosztigmin kölcsönhatásba lépnek a neuromuszkuláris blokkoló szerekkel és legyőzik azok hatását.
A halogénezett szénhidrogén-anesztetikumok, mint a desflurán, érzékenyítik a neuromuszkuláris összeköttetést ezekkel a gyógyszerekkel szemben és fokozzák a blokkoló hatást.
Aminoglikozid antibiotikumok, mint a gentamicin és a tobramicin, versenyeznek a kalciumionokkal és gátolják az ACh felszabadulását, és így a blokkoló hatás szinergizálódik a pancuroniummal.
A kalciumcsatorna-blokkolók szintén fokozzák a neuromuszkuláris blokkoló hatást.
Az idős betegek és a myasthenia gravisban szenvedő betegek érzékenyek a nem-depolarizáló gyógyszerekre, ezért a dózist csökkenteni kell.
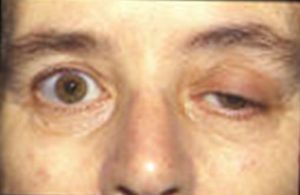
Kép: Cumulus a holland Wikipédián: “Eyes of a patient with myasthenia gravis”. Licenc: CC BY-SA 3.0
A depolarizáló szerek hatásmechanizmusa
Ezek a gyógyszerek az izomrostok plazmamembránjának depolarizálásával hatnak. Hatásukat azonban az antikolinészterázok nem fordítják vissza, és így az izomrostok depolarizációja tartósan növekszik. A szukcinilkolin egy depolarizáló izomrelaxáns. A depolarizáció folyamata 2 fázisban zajlik.
Az 1. fázis a nikotinreceptorokhoz kapcsolódó nátriumcsatornák megnyitásával kezdődik, ami a receptor depolarizációját eredményezi. Ez az izom átmeneti rángását okozza.
A 2. fázis magában foglalja a depolarizáló szer folyamatos kötődését a receptorhoz, ami képtelenné teszi azt az impulzusok továbbítására. Ha ez folytatódik, a nátriumcsatorna fokozatos repolarizációja következik be, így blokkolja azt, ami a depolarizációval szembeni ellenállást és petyhüdt bénulást eredményez.
A nem depolarizáló neuromuszkuláris blokkoló szukcinilkolin előtti alkalmazása csökkenti a szukcinilkolin által okozott izomfájdalmat. A szukcinilkolin hatásideje rövid a pszeudokolinészteráz általi hidrolízis miatt.
Depolarizáló szerek terápiás alkalmazása
A szukcinilkolin az anesztézia indukciója során endotracheális intubációnál a gyomortartalom aspirációjának megelőzésére, gyors hatáskezdése miatt szukcinilkolt használnak.
Elektrokonvulzív sokkkezelés során is alkalmazzák.
A depolarizáló szerek farmakokinetikája
IV A szukcinilkolin beadása a gyógyszer újraeloszlását és pszeudokolinészteráz általi hidrolízisét eredményezi a májban és a plazmában, ami rövid hatástartamot eredményez. A szukcinilkolin folyamatos infúziója hosszabb hatástartamot eredményez.
A depolarizáló szerek káros hatásai
A szukcinilkolin inhalációs anesztetikumok kölcsönhatásaként malignus hipertermia kialakulását okozhatja. A megnövekedett end-tidális CO2 az első jel, amelyet ebben az állapotban észlelnek. Az érzéstelenítés azonnali abbahagyása és a bénulás visszafordítása hűtéssel és nagy dantrolénadagokkal együtt megmentheti a beteg életét.
A szukcinilkolin adása esetén az izomfájdalom a leggyakoribb posztoperatív panasz.
A pszeudokolinészteráz hiányban szenvedő betegeknél a rekeszizom bénulása miatt elhúzódó apnoe lép fel. Ezek a betegek nem tudnak mozogni vagy lélegezni, de teljesen éberek. Fontos, hogy tudatosítsuk bennük a problémát és az annak megoldására tett lépéseket. Gyakran éjszakára gépi lélegeztetőgépen kell tartani őket, mire a szöveti kolinészteráz végleg lebontja a szukcinilkolint.
Az elektrolit-egyensúlyhiányos betegeknél a szukcinilkolin kálium felszabadulását okozza, ami elhúzódó apnoét eredményez.
A szukcinilkolin kálium kiáramlását okozza a sejtekből, ami veszélyes hatás lehet égési sérült betegeknél, valamint masszív szövetkárosodásban, gerincvelő-sérülésben, perifériás idegi diszfunkcióban és izomdisztrófiában szenvedő betegeknél.
Ganglion-blokkolók
Aanglion-blokkolók specifikusan a szimpatikus és paraszimpatikus idegrendszerben jelen lévő nikotinreceptorokra hatnak. Mivel ezek a gyógyszerek nem mutatnak szelektivitást a szimpatikus és paraszimpatikus idegrendszerrel szemben, ezért a kísérletes farmakológiában használják őket.
A ganglion-blokkoló gyógyszerek hatása
Szem: A ganglion-blokkolók mydriázist és ciklopulgiát okoznak.
GI traktus: A motilitás csökkenése és súlyos székrekedés.
Húgyúti traktus: Az ejakuláció károsodása és a hólyag csökkent kontraktilitása.
Szív: Mérsékelt tachycardia és a szívteljesítmény csökkenése nyugalomban.
Mirigyek: A nyálzás, a könnyezés, az izzadás és a gyomorsekréció csökkenése.
Vérerek: Az artériás és vénás tónus csökkenése, ami dózisfüggő vérnyomáscsökkenést okoz. Az ortosztatikus hipotenzió általában kifejezett.
A hexametóniumot és a mecamylamint régebben használták a hipertónia kezelésére, de később a káros hatások miatt betiltották.
A trimetafán egy másik ganglionblokkoló, amelyet korábban intravénásan használtak refrakter hipertónia kezelésére és kontrollált hipertónia előállítására. Azonban rossz lipidoldékonysága, rövid felezési ideje és orálisan inaktív jellege miatt betiltották.
A vareniklin, a mecamylamin és a nikotin tapaszok formájában a ganglionblokkolók, amelyek bejutnak a CNS-be, és a dohányzásról való leszokásban használják.
A ganglionblokkolók mellékhatásai közé tartozik a poszturális hipotenzió, szájszárazság, homályos látás, székrekedés és súlyos szexuális diszfunkció.
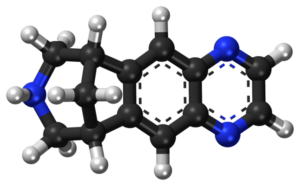
Kép: “A vareniklin (Champix és Chantix márkanevek) – a nikotinfüggőség kezelésére használt nikotin agonista – golyós-pálcás modellje. Készült az Accelrys DS Visualizer 4.1 és az Adobe Photoshop CC 2015 segítségével.” by Vaccinationist – PubChem. Licenc: CC BY-SA 4.0
Kolinészteráz-regenerátorok
A palidoxim egy kolinészteráz-regenerátor. Szervesfoszfát-mérgezések (paration és malation) kezelésére használják.
Fontos: Csak az ACh és a szervesfoszfát vegyület komplexének öregedése előtt hatásos.
Tanuljon az orvosi egyetemre és a vizsgákra a Lecturio segítségével.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2.
- ENARM
- NEET