Zastosowania błony owodniowej w okulistyce
Wrzesień 2017
Błona owodniowa składa się z połączenia tkanki i komórek, które stosowane jako opatrunek biologiczny wspomagają gojenie się ran, działając jako fundament dla ponownego wzrostu tkanki miękkiej. Biologicznie aktywne komórki w warstwie nabłonkowej i zrębowej owodni dostarczają czynników wzrostu i cytokin o właściwościach przeciwzapalnych, przeciwbakteryjnych, przeciwimmunogennych i przeciwwłóknieniowych1.
 Ludzkie błony łożyskowe zostały po raz pierwszy użyte na początku lat 1900 jako substytut skóry. Procedury te obejmowały błony owodniowe i kosmówkowe. Błona owodniowa została po raz pierwszy użyta samodzielnie w okulistyce w 1940 roku, kiedy De Rotth zasugerował jej użycie w leczeniu rany oparzeniowej oka.2 Leczenie zakończyło się sukcesem, ale wykorzystanie błony owodniowej wyszło z użycia aż do wczesnych lat 90-tych, kiedy to opracowano ulepszone techniki przetwarzania i przechowywania.
Ludzkie błony łożyskowe zostały po raz pierwszy użyte na początku lat 1900 jako substytut skóry. Procedury te obejmowały błony owodniowe i kosmówkowe. Błona owodniowa została po raz pierwszy użyta samodzielnie w okulistyce w 1940 roku, kiedy De Rotth zasugerował jej użycie w leczeniu rany oparzeniowej oka.2 Leczenie zakończyło się sukcesem, ale wykorzystanie błony owodniowej wyszło z użycia aż do wczesnych lat 90-tych, kiedy to opracowano ulepszone techniki przetwarzania i przechowywania.
W ciągu ostatnich 25 lat, dosłownie tysiące ocznych procedur chirurgicznych wykorzystało błony owodniowe w leczeniu różnych zaburzeń ocznych i opublikowano ponad 700 recenzowanych artykułów. Błona owodniowa była również używana w różnych rekonstrukcyjnych procedurach chirurgicznych jako opatrunek biologiczny. Procedury te obejmują: biologiczne opatrunki na oparzenia i nie gojące się owrzodzenia cukrzycowe i żylne, naprawę przepukliny brzusznej, zamykanie osierdzia i jako bariera zapobiegająca zrostom chirurgicznym.3,4
Anatomia i fizjologia błony owodniowej
W macicy, błona owodniowa rozwija się z tkanki pozazarodkowej obejmującej zarówno komponenty płodowe, jak i matczyne, które są utrzymywane razem przez kosmki kosmówki. Komponent płodowy składa się z błony owodniowej i kosmówki, które oddzielają płód od endometrium4. Błona owodniowa (AM) jest najbardziej wewnętrzną warstwą błon płodowych łożyska. Jest ona awaskularna i posiada warstwę nabłonkową z przylegającą do niej awaskularną warstwą zrębu5,6.
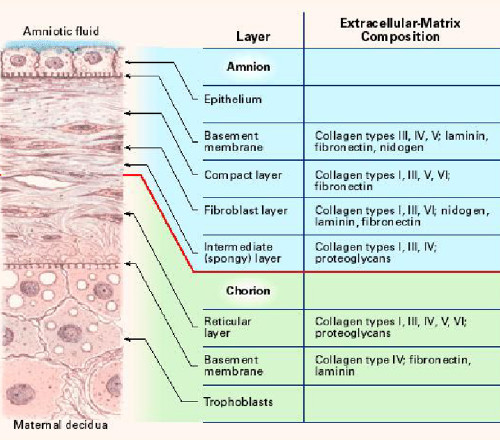 Błona owodniowa jest jedną z najgrubszych błon w organizmie człowieka. Na sąsiedniej ilustracji4 przedstawiono przekrój poprzeczny ludzkiej błony owodniowej, wskazujący biochemiczne cechy jej pięciu warstw7:
Błona owodniowa jest jedną z najgrubszych błon w organizmie człowieka. Na sąsiedniej ilustracji4 przedstawiono przekrój poprzeczny ludzkiej błony owodniowej, wskazujący biochemiczne cechy jej pięciu warstw7:
- warstwa nabłonka kubkowego;
- błona podstawna;
- warstwa zwarta;
- warstwa fibroblastów; oraz
- warstwa pośrednia (gąbczasta).
Jak błona owodniowa wpływa na gojenie
Błona podstawna błony owodniowej jest cienką warstwą złożoną z włókien siateczkowych, ściśle przylegającą do nabłonka owodni, podczas gdy przylegająca do niej warstwa zbita jest bardziej gęsta i pozbawiona komórek składających się na złożoną sieć siateczkową.3,4. Ma niski potencjał immunogenny i zawiera czynniki bioaktywne, które okazały się korzystne w leczeniu ran, takie jak: kolagen, czynniki bioaktywne związane z adhezją komórek (fibronektyna, lamininy, proteoglikany i glikozaminoglikany) oraz czynniki wzrostu.3,7
Korzyści terapeutyczne, które mogą wynikać z czynników biologicznych i cytokin zawartych w błonach owodniowych:
- Działanie przeciwzapalne – błony owodniowe tłumią cytokiny prozapalne.
- Działanie antybakteryjne – błona owodniowa służy jako fizyczna bariera przed środowiskiem zewnętrznym dzięki ścisłemu przyleganiu błony do powierzchni rany, a także wytwarzaniu cytokin antybakteryjnych.
- Działanie przeciwbliznowaciejące i antyadhezyjne – błona owodniowa zmniejsza aktywność proteaz poprzez wydzielanie TIMP (tkankowych inhibitorów metaloproteinaz) i dlatego ma działanie antyfibrotyczne. Dochodzi również do obniżenia regulacji TGF-ß, który jest odpowiedzialny za aktywację fibroblastów i zapobiega przyleganiu uszkodzonych powierzchni do siebie.
- Nieimmunogenność i niska antygenowość – Amnion ma niską ekspresję antygenów zgodności histokompatybilności (HLA Class II) A, B, C DR lub mikroglobuliny beta2, dlatego może być bez problemu stosowany jako opatrunek allogeniczny.
- Właściwości przeciwbólowe – Następuje szybkie uśmierzenie bólu dzięki skutecznemu pokryciu zakończeń nerwowych.
- Przeciwangiogenne – Zapobiega tworzeniu się nowych naczyń krwionośnych.
- Zawiera kolagen typu IV, V i VII – Sprzyjają one różnicowaniu i przyleganiu komórek.
- Promowanie epitelializacji – Błona podstawna jest dobrym podłożem dla migracji komórek i utrzymania polarności komórek nabłonkowych. Wraz z ekspresją czynników wzrostu, takich jak KGF, b-FGF, HGF i TGF-ß, dochodzi do promocji epitelializacji, proliferacji i różnicowania komórek.
W ogólnym zarysie, mechanizm działania błony owodniowej opiera się na wysokim stężeniu cytokin i czynników wzrostu. Zastosowanie błony owodniowej do pokrycia obszarów zapalnych lub odsłoniętych korzystnie wpływa na proces gojenia się rany, a także zmniejsza poziom bólu i dyskomfortu pacjenta.3
Pragmatycznym aspektem zastosowania grubej błony owodniowej jest to, że łatwo dopasowuje się ona do powierzchni rany i może być do niej przyklejona lub zaszyta. Błona jest hydrofilna i w naturalny sposób wchłania otaczające ją płyny. Jako część procesu gojenia, błona owodniowa resorbuje się do rany.
Zastosowanie błony owodniowej w chirurgii oka
Błona owodniowa jest szeroko stosowana w chirurgii oka jako biologiczny bandaż do gojenia lub zastąpienia uszkodzonej tkanki oka. Jest cienka, lekka, elastyczna i prawie przezroczysta, co czyni ją odpowiednią do stosowania na powierzchni oka. Można ją zaszyć lub przykleić na miejsce za pomocą kleju tkankowego. Membrana owodniowa jest stosowana w leczeniu oparzeń chemicznych, owrzodzeń rogówki lub spojówki, chorób powodujących niszczące owrzodzenia oraz podczas zabiegów chirurgicznych, w których konieczne jest wycięcie tkanki oka.
Poniższe przykłady przedstawiają trzy zastosowania w okulistyce, w których z powodzeniem wykorzystuje się błonę owodniową.
Przykład 1: Zespół Stevena Johnsona
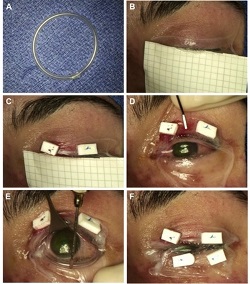
Jest to rzadka, ostra, pęcherzowa choroba skóry i błon śluzowych spowodowana reakcją immunologiczną wywołaną przez leki lub infekcje. Obraz kliniczny jest podobny do ran oparzeniowych częściowej grubości, a zajęcie oczu jest bardzo częste. Błona owodniowa jest z powodzeniem stosowana w celu przyspieszenia gojenia i złagodzenia bólu.
Przykład 1 Rysunek: Przeszczepienie błony owodniowej (AM) z wykorzystaniem pojedynczego arkusza o wymiarach 5 x10 cm. (A) Utworzenie pierścienia symblepheron za pomocą rurki dożylnej. (B) Umieszczenie AM na górnej powiece. (C) Zakotwiczenie AM przy użyciu polipropylenowych szwów materacowych 6-0 i bolsterów. (D) Rozwinięcie AM nad powierzchnią oka. (E) Umieszczenie wykonanego na zamówienie pierścienia symblepheron w otworkach. Pierścień jest już wepchnięty do górnego fornixu i jest delikatnie osadzany w dolnym fornixie. (F) Anchoring of AM to lower eyelid.
Photo taken from: Ma K N , Thanos A, Chodosh J, Shah A S, Mantagos I S; A Novel Technique for Amniotic Membrane Transplantation in patients with Acute Stevens-Johnson Syndrome; The Ocular Surface, 2016; 14(1):31-36.
Przykład 2: Perforacje i owrzodzenia rogówki
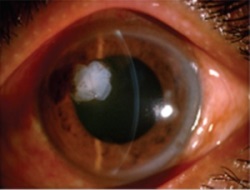
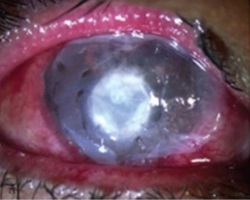
Skutecznie i szybko leczy się je poprzez zastosowanie błony owodniowej jako opatrunku biologicznego do wypełnienia ubytku.
Przykład 2 Rycina: Etapy chirurgiczne operacji perforacji rogówki. W przypadku mniejszych owrzodzeń i perforacji o ostrych krawędziach, rolka błony owodniowej (AM) jest wpychana do perforacji i mocowana szwem krzyżowym, jak pokazano na górnym obrazie.
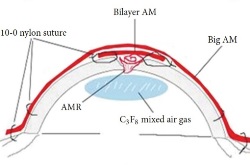
W przypadku większej perforacji na środkowym obrazie, najpierw AM została złożona w rolkę i wpięta do perforacji. Po drugie, dwuwarstwowa AM została przykryta przez rolkę i wrzód nabłonkową stroną do góry i zabezpieczona szwami nylonowymi 10-0. Po trzecie, do komory przedniej wstrzyknięto 0,3 ml 20% C3F8 (perfluoropropan). Na koniec, większy kawałek AM został nałożony na całą rogówkę jako tymczasowa łata i zakotwiczony za pomocą 2 zakładek szwów nylonowych 10-0 do limbusu rogówki i episclery perilimbalnej.
Schemat na dolnym obrazie ilustruje umieszczenie rolki błony owodniowej, dwuwarstwowej błony owodniowej i dużego kawałka błony owodniowej, który został nałożony na całą rogówkę.
Zdjęcia zaczerpnięte z: Fan J, Wang M, Zhong F; Improvement of Amniotic Membrane Method for the Treatment of Corneal Perforation; BioMed Research International; 2016; Article ID 1693815.
Przykład 3: Operacja Pterygium
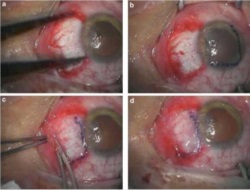
Błona owodniowa jest z powodzeniem stosowana w tej procedurze, która jest powszechnie wykonywana. Pterygium jest łagodną naroślą na spojówce oka, zwykle w obszarze najbliższym nosa. Te narośla mogą powodować podrażnienia w oku i muszą być usunięte chirurgicznie. Deficyt pozostały po usunięciu jest z powodzeniem leczony za pomocą umieszczenia błony owodniowej, jak widać poniżej.
Przykład 3 Rysunek: Procedury chirurgiczne wielowarstwowego przeszczepu błony owodniowej. (a) Nieosłonięty ubytek twardówki został zmierzony za pomocą suwmiarki po wycięciu pterygium. (b) Błona owodniowa została oznaczona fioletem gencjanowym, aby upewnić się, że uzyskano odpowiedniej wielkości przeszczep, który pokryje obszar ubytku. Membranę umieszczono na rogówce stroną nabłonka/błoną podstawną na wierzchu. (c) Membranę nasunięto na łożysko twardówki, a jej brzegi „zaciśnięto” razem ze spojówką biorcy za pomocą gładkich kleszczyków. (d) Stabilność membrany sprawdzono za pomocą gąbki celulozowej.
Zdjęcia zaczerpnięte z: Fahmy RM; Pterygium Resection with Amniotic Membrane Grafting in a Patient with Xeroderma Pigmentosum; Austin J Clin Ophthalmol; 2016 Vol 3 (2); ISSN : 2381-9162
Podsumowując, wykazano, że błona owodniowa jest idealnym opatrunkiem biologicznym w okulistyce i jest stosowana na całym świecie. Jej właściwości są idealne do promowania gojenia i zapewnienia komfortu pacjentowi.
Dr Yvonne Holt jest Dyrektorem Medycznym w Next Biosciences, południowoafrykańskiej firmie biotechnologicznej łączącej medycynę, naukę i technologię w celu stworzenia innowacyjnych produktów i usług, dając ludziom możliwość inwestowania i wzięcia osobistej odpowiedzialności za swoje przyszłe zdrowie. Next Biosciences koncentruje się głównie na rynku przedkoncepcyjnym i pourodzeniowym, specjalizując się w bankowaniu komórek macierzystych noworodków, testach genetycznych oraz badaniach przesiewowych noworodków. Next Biosciences posiada również dział biologiczny, który rozwija produkty terapeutyczne wytwarzane z błon łożyskowych – AmnioMatrix stosowany w chirurgii okulistycznej, oraz surowicy krwi pępowinowej – krople do oczu OptiSerum. Dr Holt ukończył Uniwersytet Wits jako lekarz medycyny i posiada dyplom z pediatrii i medycyny transfuzjologicznej. Dr Holt jest dostępny, aby odpowiedzieć na pytania pod adresem [email protected]
- Perepelkin N, Hayward K, Mokeona T et al.; Cryopreserved amniotic membrane as a transplant allograft: viability and post-transplant outcome; Cell and Tissue Banking 2016; 17(1):39-50.
- Rahman I, Said DG, Maharajan VS, Dua HS. Amniotic membrane in ophthalmology: indications and limitations. Eye. 2009; 23(10):1954-61.
- Dua HS, Gomes JA., King AJ, Maharajan VS. The amniotic membrane in ophthalmology. Survey of Ophthalmology. 2004; 49(1):51-77.
- Niknejad H, Peirovi H, Jorjani M, Ahmadiani A, Ghanavi J, Seifalian AM. Properties of the amniotic membrane for potential use in tissue engineering. European Cells and Matererials. 2008; 15:88-99.
- Tyszkiewicz JT, Uhrynowska-Tyszkiewicz IA, Kaminski A, Dziedzic-Gocławska A. Amnion allografts prepared in the Central Tissue Bank in Warsaw. Annals of transplantation: kwartalnik Polskiego Towarzystwa Transplantacyjnego. 1999; 4(3-4):85.
- Bourne G. The Fœtal Membranes. A Review of the Anatomy of Normal Amnion and Chorion and Some Aspects of Their Function. Postgrad Med J. 1962; 38(438):193-201.
- Jiang A, Li C, Gao Y, Zhang M, Hu J, Kuang W, et al. In vivo and in vitro inhibitory effect of amniotic extraction on neovascularization. Cornea. 2006; 25:S36-S40.
.