Se de seneste artikler
27-årig kvinde med anamnese for åreforkalkede kardiovaskulære sygdomme og fjern myokardieinfarkt, astma og provokeret dyb venetrombose (afsluttet antikoagulation) kom med klager over forværring af brystsmerter og dyspnø i to dage. Hun nægtede at have feber, kulderystelser, produktiv hoste eller sygemeldinger. Hun indrømmede et utilsigtet vægttab på 70 pund i løbet af 7 måneder, nedsat appetit, nattesved, diarré og hjertebanken.
Vitale tegn viste hjertefrekvens 95, blodtryk 113/74 mmHg, respirationsfrekvens 14, SpO2 95% ved stueluft. Et omfattende metabolisk panel og en komplet blodtælling var normale. EKG viste normal sinusrytme med venstre ventrikelhypertrofi og ingen ST-forandringer. Urinprøverne var kun positive for cannabinoider. Kardiale markører var negative. TSH var 0,01 mclU/mL (0,31-5,00 mclU/mL).
Hospitalsdag 1: Røntgen af brystet viste en lille tæthed, der stak ud over højre øvre lunge ved skæringspunktet mellem forreste 3. og bageste 6. ribben. Opfølgning med CT pulmonal angiogram viste ubestemt homogen solid masse inden for det forreste overlegne mediastinum langs aortabuen, der målte ca. 5,5 cm x 5,3 cm x 2,4 cm i craniocaudale, tværgående og AP-dimensioner. Massen var ikke sammenhængende med skjoldbruskkirtlen og viste ingen cystiske eller forkalkede komponenter . Der blev konstateret thyromegali uden fokallæsion på CT-billeddannelse. Hjertet var normalt i størrelse uden perikardieudgydelse og en sammenklappelig inferior vena cava . US thyroid afslørede bilateral thyromegali med hypervascularitet og ingen diskrete knuder.
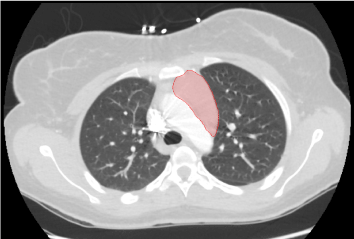
Figur 1. Mellemliggende homogen solid masse i det øverste mediastinum, der måler 5,5 cm x 5,3 cm x 2,4 cm.
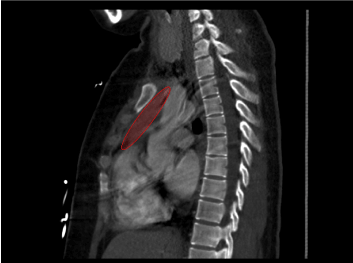
Figur 2. Repræsentation af masse i sagittal view.
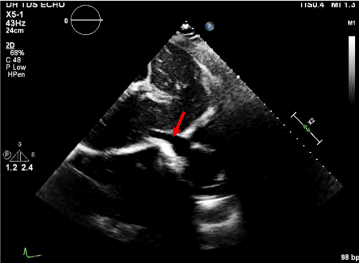
Figur 3. Kollapsbar IVC uden tegn på perikardieeffusion.
Hospitalsdag 2: På grund af mistanke om muligt lymfom eller thymom blev interventionsradiologi og onkologi konsulteret for at få foretaget biopsi af den forreste mediastinale masse med henblik på yderligere evaluering .
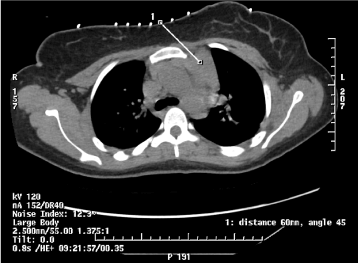
Figur 4. CT-vejledt 18-gauge kernebiopsi for at opnå unormal blødvævstæthed i det forreste venstre øvre mediastinum.
Kort efter hjemkomsten fra CT-vejledt nålebiopsi af mediastinal masse fik patienten kvalme, voldsom opkastning og blev uimodtagelig. Ved ankomst af det hurtige beredskab var de vitale værdier hjertefrekvens 150, blodtryk 65/50 mmHg, RR 20, SpO2 95 % på 6 L ilt. EKG viste sinustakykardi uden ST-forandringer. Patienten fik 1 l normal saltvandsbolus, og der blev straks fremstillet pakker af røde blodlegemer på grund af bekymring for en skade på lungearterien som komplikation til biopsien. Ultralyd ved sengen viste perikardial effusion, ikke-kollapsbar inferior vena cava og ventrikulær interdependens, hvilket viste tamponadefysiologi . Patienten blev intuberet for at beskytte luftvejene, og der blev akut henvist til kardiothorakal kirurgi med henblik på pericardiocentese og evakuering af formodet mediastinalt hæmatom. Røntgen af thorax bekræftede en betydelig mediastinal udvidelse, der var mistænkelig for mediastinalt hæmatom .
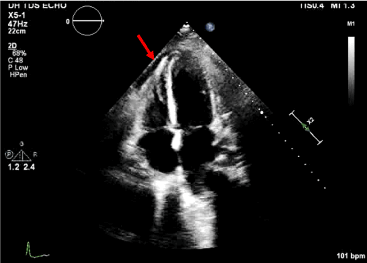
Figur 5. Axial 4 kammerbillede med perikardial effusion.
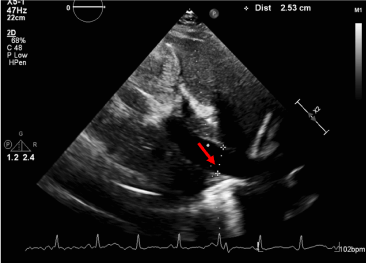
Figur 6. Ikke sammenklappelig Inferior Vena Cava. Tilstedeværelsen af en dilateret IVC med mindre end 50 % kollaps ved tvungen inspiration korrelerer med forhøjet centralt venetryk og bekræfter tamponadefysiologi.
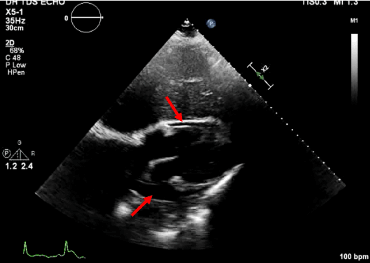
Figur 7. Subcostalbillede med perikardial effusion.
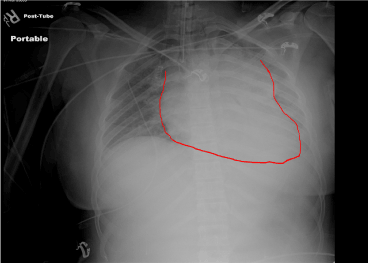
Figur 8. Røntgenbillede efter intubation. Endotrachealtube i position. Udvidet mediastinum mistænkt for mediastinalt hæmatom.
Gennemgang af laboratorieundersøgelser, efter at patienten blev overført til intensivafdelingen, viste TSH 0,01 mclU/mL (0,31-5,00 mclU/mL) med refleks Frit T4 > 4,2 ng/dL (0,7-1,7 ng/dL) og T3 > 651 (71-170ng/dL). Acetylcholinreceptorbindende antistof var negativt. Burch-Wartofsky score > 45, hvilket klassificerede patienten som havende Thyroid Storm.
Emergent eksplorativ median sternotomi blev udført med intraoperativ indgift af propylthiouracil, hydrocortison natriumsuccinat og lugol jodopløsning. Mediastinal udforskning afslørede en stor anterior mediastinal masse med blødning, som blev fjernet. Der blev konstateret tegn på penetration af perikardialvæggen; 150cc blod og blodprop blev fjernet. Der blev anbragt lige thoraxrør i hver pleurahule. Patienten blev overført tilbage til intensivafdelingen i stabil tilstand.
Patologisk undersøgelse af den forreste mediastinale masse identificerede en tosidet thymus med en vægt på 90,8 gram. Histologisk analyse af vævsbiopsi af mediastinal masse viste benign thymushyperplasi sandsynligvis sekundært til ubehandlet hyperthyreoidisme.
Patienten blev udskrevet hjem i stabil tilstand med propranolol, propylthiouracil og instruktioner om at følge op hos endokrinologien.
Diskussion
Billedstyret mediastinal biopsi er en generelt sikker og minimalt invasiv procedure. Der findes flere tilgange og forskellige billeddannelsesteknikker – ultralyd og computertomografi (CT) guidet er de mest almindelige metoder. Billeddannelsesteknikken vælges på grundlag af visse karakteristika: kliniske omstændigheder, massens placering, massens størrelse og de underliggende forhold i den prøve, der skal biopseres. Anatomiske og tekniske aspekter, vaskulære komponenter/vitalorganer, valg af nål og patologiske overvejelser tages i betragtning før valg af tilgang.
Direkte mediastinale tilgange omfatter paravertebrale, suprasternale, transpulmonale og ekstra pleurale tilgange. CT-vejledt perkutan biopsi har flere fordele i forhold til andre alternative teknikker. Den giver mulighed for præcis lokalisering af mållæsionen og adgang til mediastinale rum, som ikke er let tilgængelige ved mediastinoskopi eller endobronchial biopsi . US-vejledt perkutan biopsi har nogle fordele i forhold til CT-vejledt biopsi, især muligheden for at blive udført i realtid med kontinuerlig overvågning af nålen under fremføring og prøvetagning. Der er også let adgang til flere skrå baner med US-vejledning, og dens bærbarhed giver mulighed for at udføre biopsier på sengeafsnittet hos kritisk syge patienter .
CT-vejledt biopsi giver detaljeret billeddannelse og multiplanære gengivelser, der kan hjælpe med at undgå punktering af vaskulære strukturer og vitale organer i brysthulen. CT-vejledt perkutan transthorakal nålebiopsi er mindre invasiv end mediastinoskopi og kræver kun lokalbedøvelse. De få kontraindikationer for anvendelse af perkutan transthorakal nålebiopsi er mistanke om hydatidcysten (absolut kontraindikation), koagulopati og stærkt nedsat lungefunktion, herunder bulloøst emfysem, pulmonal hypertension eller vaskulær tumor .
I vores patient blev der identificeret en anterior mediastinal masse beliggende i venstre parasternal og retrosternal region. Ved en forreste eller midterste mediastinal masse hos en patient uden kontraindikationer anvendes den parasternale tilgang med CT-vejledning oftest. Ved den parasternale tilgang føres nålen gennem de parasternale muskler og det mediastinale fedt ind i mållæsionen. Der foretages flere scanninger mellem de trinvise fremføringer af nålen for at kontrollere banebanen for at sikre, at de indre brystkirtelkar ikke er i vejen. En 22 gauge-nål kan anvendes til at injicere saltvandsopløsning eller fortyndet kontrastmiddel for at udvide mediastinum og skabe en kunstig ekstra-pleural vej til placering af nålen. Når der er skabt et sikkert ekstra-pleuralt vindue, fjernes en 22 gauge-nål, og en guide-nål med stor kaliber (18-gauge eller større) fremføres. Ved hjælp af en koaksial teknik udføres finnålsaspiration og kernebiopsier gennem føringsnålen .
Hyppige komplikationer ved mediastinale biopsier er bl.a. vasovagale reaktioner, luftemboli og tumorseksponering . Alvorlige komplikationer ved CT-vejledt mediastinal massebiopsi er usædvanlige, og dødsfald er meget sjældne . Den mest almindelige livstruende komplikation ved mediastinale biopsier omfatter pneumothorax med en forekomst på 27 %-54 % efter biopsien . I en stor retrospektiv serie blev incidensen af pneumothorax anslået til 20,5 % og incidensen af pneumothorax, der krævede brystdrænage, til 3,1 % . Andre komplikationer omfatter lungeblødning med eller uden hæmoptyse, hæmothorax og brystvægshæmatomer . I tilfælde af hæmothorax anbefales drænage med brystrør i den akutte fase efterfulgt af lytisk behandling i den subakutte fase. Weinberg et al. gennemgik i alt 830 thorakale biopsier fra 2006-2011 og fandt, at i alt 4 ud af 830 (0,5 %) udviklede hæmothorax efter biopsi med aldersintervaller fra 33-71 år. Ingen af patienterne havde unormale koagulationsværdier eller blodpladetal, og bemærkelsesværdigt er det, at én patient udviklede symptomer mere end 12 timer senere . Tomiyama, et al. fandt i en undersøgelse af japanske hospitaler, at kun 0,092 % af perkutane lungebiopsier resulterede i hæmothorax . Yeowet, et al. rapporterede, at kun 1 ud af 680 (0,2%) koaksiale biopsier havde en komplikation i form af hæmothorax .
Blødning blev rapporteret at forekomme fra en lungekilde eller fra en skade på den interkostale arterie. Ingen tilfælde rapporterede fund af skade på perikardiet, der resulterede i hjertetamponade.
I vores tilfælde udviklede patienten hjertetamponade som følge af hemopericardium, en sjældent rapporteret komplikation ved mediastinale biopsier . Vi postulerer, at nålen i vores tilfælde dannede en lille revne i pulmonalvaskulaturen og forårsagede en kommunikation mellem pulmonalarterien og perikardiet under vævsudtrækningen. Heldigvis blev diagnosen stillet hurtigt, og patienten blev taget til akut eksplorativ median sternotomi.
Konklusion
Billedvejledt perkutan biopsi anvendes rutinemæssigt til diagnosticering af mediastinale læsioner. Computertomografi (CT) og ultralydsvejledning anvendes til præcis lokalisering af mållæsionen. CT-billeddannelse er etableret som den bedste billeddannelsesmetode til vejledning af nålebiopsi . Faktorer, der indgår i beslutningen om en passende fremgangsmåde, omfatter kliniske omstændigheder, placering, mållæsionens størrelse og comorbiditet . Den bedste fremgangsmåde til perkutan biopsi bør identificeres ved gennemgang af tidligere billeder og anamnese. Det er vigtigt at erkende, at risikoen for komplikationer kan variere afhængigt af fremgangsmåden. På trods af høj diagnostisk nøjagtighed med sjælden forekomst af komplikationer er det bydende nødvendigt at bestemme den sikreste adgang og være opmærksom på eventuelle komplikationer og yde hurtig behandling, når det er indiceret.
- Gupta S, Seaberg K, Wallace M (2005) Imaging-guided percutaneous biopsy of mediastinal lesions: different approaches and anatomic considerations. Radiographics 25: 763-786.
- Kulkarni S, Kulkarni A, Roy D, Thakur MH (2008) Percutaneous computed tomography-guided core biopsy for the diagnosis of mediastinal masses. Annals of Thoracic Medicine 3: 13-17.
- Westcott JL (1988) Percutaneous transthoracic needle biopsy. Radiology 169: 593-601.
- Langen HJ, Klose KC, Keulers P, Adam G, Jochims M, Gunther RW (1995) Artificial widening of the mediastinum to gain access for extrapleural biopsy: clinical results. Radiology 196: 703-706.
- Hira L, Neyaz Z, Nath A, Borah S (2012) CT-vejledt perkutan biopsi af intrathorakale læsioner. Korean J Radiol 13: 210-226.
- Bressler EL, Kirkham JA (1994) Mediastinale masserne: Alternative tilgange til CT-vejledt nålebiopsi. Radiology 191: 391-396.
- Richardson CM, Pointon KS, Manhire AR, Macfarlane JT (2002) Percutaneous lung biopsies: a survey of UK practice based on 5444 biopsies. Br J Radiol 75: 731-735.
- Weinberg, B, Watumull, L, Landay M, Omar, H (2013) Variable presentations of thoracic biopsy related hemothorac. Universal Journal of Clinical Medicine 1: 22-27.
- Tomiyama N, Yasuhara Y, Nakajima Y, Adachi S, Arai Y, Kusumoto M, et al. (2006) CT-guided needle biopsy of lung lesions: a survey of severe complication based on 9783 biopsies in Japan. European Journal of Radiology 59: 60-64.
- Protopapas Z, Westcott JL (2000) Transthoracic hilar and mediastinal biopsy. Radiol Clin North Am 38: 281-289.