Akuutti hengitysvaikeusoireyhtymä (ARDS)
Original Editors – Students from Glasgow Caledonian University’s Cardiorespiratory Therapeutics Project.
Top Contributors – Geoff Boudreau, Matt Ross, Lucinda hampton, Kim Jackson ja Adam Vallely Farrell
- Määritelmä
- Etiologia
- Epidemiologia
- Patologinen prosessi
- Kliininen esitys ja arviointi
- Diagnostiset menetelmät
- Lääketieteellinen anamneesi
- Fyysinen tutkimus
- Tutkimustulokset
- Hoito / Toimenpiteet
- Mahdolliset toimenpiteet ARDS:n hoidossa
- Ventilaattorin hyperinflaatio (VHI)
- Makuuasento
- Koneellinen ventilaatio
- Käänteissuhdeventilaatio (IRV)
- Hengitysteiden paineen vapautusventilaatio (APRV)
- Korkeataajuuksinen värähtely (HFO)
- Extracorporeal Membrane Oxygenation (ECMO)
- Inhaloitava typpioksidi
- Fysioterapeutin rooli
- Johtopäätökset
- Lähteet
Määritelmä
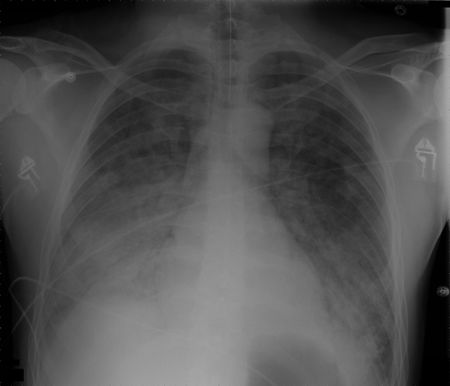
Akuutti hengitysvaikeusoireyhtymä (ARDS)
- On vakavasti sairaiden potilaiden henkeä uhkaava tila, jolle on ominaista huono hapensaanti, keuhkoinfiltraatit ja akuutti puhkeaminen.
- Mikroskooppisella tasolla häiriöön liittyy kapillaarien endoteelivaurio ja diffuusi alveolivaurio.
- Kuolleisuus on korkea, ja tämän tilan torjumiseksi on olemassa vain vähän tehokkaita hoitomuotoja.
- Kun ARDS kehittyy, potilailla on yleensä eriasteista keuhkovaltimon vasokonstriktiota ja myöhemmin voi kehittyä keuhkoverenpainetauti.
ARDS:n määritelmä
- Akuutti sairaus, joka alkaa 7 vuorokauden kuluessa aiheuttavasta tapahtumasta ja jolle on ominaista molemminpuoliset keuhkoinfiltraatit ja vakava etenevä hypoksemia ilman merkkejä kardiogeenisesta keuhkoödeemasta.
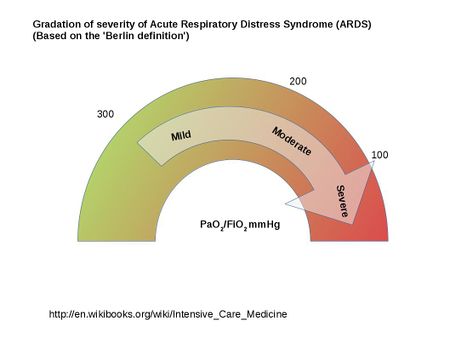
- Määritellään potilaan valtimoveren happipitoisuuden (PaO2) ja sisäänhengitysilman hapen osuuden (FiO2) perusteella. Näiden potilaiden PaO2/FiO2-suhde on alle 300. ARDS:n määritelmä päivitettiin vuonna 2012 ja sitä kutsutaan Berliinin määritelmäksi.

Etiologia
ARDS:llä on monia riskitekijöitä.
- Keuhkoinfektio esim. COVID-19-infektion aiheuttaman ARDS:n esiintymistiheys vaihtelee 17 %:n ja 41 %:n välillä
- Keuhkoaspiraatio
- Keuhkojen ulkopuolisia lähteitä ovat mm. sepsis, trauma, massiivinen verensiirto, hukkuminen, lääkkeiden yliannostus, rasvaembolia, myrkyllisten kaasujen hengittäminen ja haimatulehdus (nämä rintakehän ulkopuoliset sairaudet ja/tai vammat laukaisevat tulehduskaskadin, joka kulminoituu keuhkovaurioon).
Joitakin ARDS:n riskitekijöitä ovat mm:
- korkea ikä
- naissukupuoli
- tupakointi
- alkoholin käyttö
- aortan verisuonileikkaus
- kardiovaskulaarinen kirurgia
- Traumaattinen aivovamma
Epidemiologia
- Arviot ARDS:n esiintyvyydestä Yhdysvalloissa vaihtelevat 64.2-78,9 tapaukseen/100 000 henkilötyövuotta.
- 25 prosenttia ARDS-tapauksista luokitellaan aluksi lieviksi (1/3 etenee vaikeaksi tai keskivaikeaksi) ja 75 prosenttia keskivaikeiksi tai vaikeiksi.
- Kirjallisuuskatsauksen mukaan kuolleisuus väheni 1,1 % vuodessa vuosina 1994-2006.
- ARDS:n kuolleisuus riippuu taudin vaikeusasteesta, se on lievässä taudissa 27 %, keskivaikeassa taudissa 32 % ja vaikeassa taudissa 45 %.
- ARDS:ään sairastuneiden esiintyvyys vaihtelee suuresti maantieteellisten alueiden välillä. Vaikka erojen syy on epäselvä, jotkut ovat arvelleet, että se saattaa johtua terveydenhuoltojärjestelmien eroista. Potilaan asianmukainen kirjaaminen ja hoito edellyttävät kykyä diagnosoida ja erottaa toissijainen tila toisistaan.
Patologinen prosessi
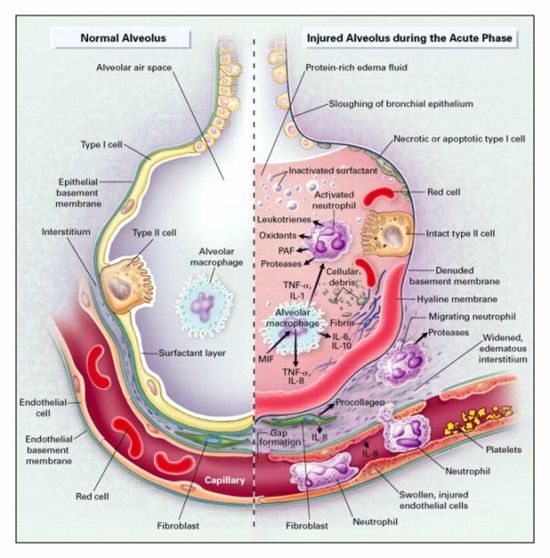
ARDS edustaa stereotyyppistä vastetta eri etiologioihin.
Se etenee eri vaiheiden kautta
- Ensimmäinen vaihe – Alveolo-kapillaarisen esteen vaurio, joka johtaa keuhkoödeemaan. Keuhkojen epiteelin ja endoteelin soluvaurioille on ominaista tulehdus, apoptoosi, nekroosi ja alveolikapillaarisen läpäisevyyden lisääntyminen, mikä johtaa alveolaarisen turvotuksen ja proteinoosin kehittymiseen. Nesteet ja proteiinit vuotavat kaksisuuntaisesti alveoliin ja surfaktanttiproteiinit ja alveolisytokiinit plasmaan. Epiteeliraja häiriintyy ja tyypin 2 alveolisolut lisääntyvät, mikä johtaa surfaktantin toimintahäiriöön.Alveolaarinen turvotus puolestaan vähentää kaasujen vaihtoa, mikä johtaa hypoksemiaan.
- Proliferatiivinen vaihe – jolle on ominaista keuhkojen toiminnan paraneminen ja paraneminen
- Lopullinen fibroottinen vaihe – joka merkitsee akuutin tautiprosessin päättymistä. Surfaktantin vaihtuvuus on merkittävästi lisääntynyt, ja epiteeliä reunustava neste korostaa myös fibroottista alveoliittia keuhkovaurion varhaisessa vaiheessa.
- ARDS:ssä havaittavan vammakuvion tunnusomaista on, että se ei ole yhtenäinen. Keuhkojen segmentit voivat olla vaikeammin vaurioituneita, mikä johtaa keuhkojen alueellisen komplianssin heikkenemiseen, joka klassisesti koskee keuhkojen tyviosia enemmän kuin keuhkopäätä.
- Tämä patologian intrapulmonaalinen ero johtaa erilaisiin vasteisiin hapetusstrategioihin. Vaikka lisääntynyt positiivinen uloshengityksen loppupaine (PEEP) voi parantaa hapen diffuusiota sairastuneissa keuhkorakkuloissa, se voi johtaa haitalliseen volutraumaan ja atelektraumaan viereisissä sairastumattomissa keuhkorakkuloissa.
Tämä 100 sekunnin video on hyvä johdatus ARDS:ään
Solujen osallistuminen ARDS:ään:
- Neutrofiilit: Runsaimmin sekä epiteelin limakalvon että alveolien histologisissa näytteissä. Vaikka epiteelin läpäisevien neutrofiilien kemotaksinen luonne ei aiheuta vaurioita, niiden pro-inflammatorinen luonne vapauttaa reaktiivisia happilajeja, sytokiinejä ja useita tulehdusvälittäjäaineita, jotka osaltaan vaikuttavat tyvikalvovaurioon.
- Alveolaariset makrofagit: Ne ovat yleisin solutyyppi, ja interstitiaalisten makrofagien kanssa niillä on tärkeä rooli puolustautumisessa. ARDS-potilailla alveolimakrofagien määrä lisääntyy progressiivisesti.
- Epiteeli: Alveolaarisen epiteelikudoksen sisällä ovat erittäin metabolisesti aktiiviset tyypin 2 alveolisolut. Vaurioitunut epiteeli johtaa surfaktantin toimintahäiriöön
Kliininen esitys ja arviointi
Oireyhtymälle on ominaista :
- Hengenahdistuksen ja hypoksemian kehittyminen, joka pahenee progressiivisesti tuntien tai päivien kuluessa ja vaatii usein mekaanista hengityskonehoitoa ja teho-osastotasoisen hoidon.
- Anamneesissa pyritään selvittämään perussyy, joka on saostanut taudin.
- Haastateltaessa potilaita, jotka kykenevät kommunikoimaan, he usein alkavat aluksi valittaa lievää hengenahdistusta, mutta 12-24 tunnin kuluessa hengitysvaikeus eskaloituu, muuttuu vakavaksi ja vaatii mekaanista ventilaatiota hypoksian estämiseksi.
- Etiologia voi olla ilmeinen, jos kyseessä on COVID 19, keuhkokuume tai sepsis. Muissa tapauksissa kuitenkin myös potilaan tai sukulaisten kysyminen viimeaikaisista altistuksista voi olla ensiarvoisen tärkeää aiheuttajan tunnistamisessa.
Fyysisessä arvioinnissa voidaan todeta
- Akuutti tulehdusvaihe: Kestää 3-10 päivää ja johtaa hypoksemiaan ja monielinvaurioon. Potilailla esiintyy tyypillisesti etenevää hengenahdistusta, takykardiaa, syanoosia, hypoksista sekavuutta ja keuhkojen ryömintää.
- Systeemiset oireet (sairauden vaikeusasteesta riippuen) esim. sentraalinen tai perifeerinen syanoosi hypoksemian seurauksena, takykardia ja muuttunut psyykkinen tila.
- 100 % hapesta huolimatta potilaiden happisaturaatio on alhainen. Rintakehän auskultaatiossa havaitaan yleensä rytmihäiriöitä, erityisesti bibasilaarisia, mutta ne ovat usein auskultoitavissa koko rintakehässä.
- Paraneminen, proliferatiivinen vaihe: Tämän vaiheen aikana keuhkojen arpeutuminen ja pneumothorasiat ovat yleisiä
Huomaa, että molemmissa vaiheissa voi esiintyä sekundaarisia systeemi- ja rintakehän infektioita.
Diagnostiset menetelmät
National Heart, Lung and Blood Institute -laitoksen mukaan diagnoosi tehdään anamneesin, fyysisen tutkimisen ja testitulosten tutkimisen perusteella.
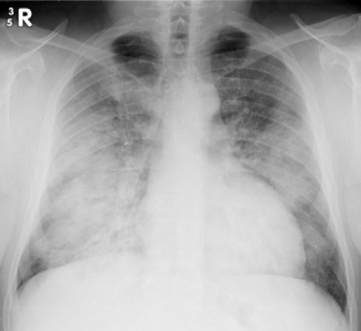
Lääketieteellinen anamneesi
- Sydämen vajaatoimintahistoria
- Onko potilaalla ollut jokin suora tai epäsuora kliininen riskitekijä ARDS:lle?
Fyysinen tutkimus
- Lisätty hengitysäänet auskultaatiossa (esim.g crackling)
- Sydämen auskultaatio
- Syanoosi
Tutkimustulokset
- Arteriaaliset verikaasut
- Rintakehän x-ray
- Verikokeet
- Yskösten viljely
- TT-kuvaus
- Sydämen vajaatoiminnan tutkimus
Hoito / Toimenpiteet
Valitettavasti, mikään lääke ei ole osoittautunut tehokkaaksi ARDS:n ehkäisyssä tai hoidossa.
Pääasiallinen hoitostrategia on tukihoito ja siinä keskitytään
- shunttiosuuden pienentämiseen,
- hapen saannin lisäämiseen
- hapenkulutuksen vähentämiseen,
- lisävammojen välttämiseen.
Potilaita ventiloidaan mekaanisesti, varotaan nesteen ylikuormitukselta diureeteilla ja annetaan ravitsemuksellista tukea, kunnes havaitaan näyttöä paranemisesta.
Potilaan hengitystapa vaikuttaa keuhkojen palautumiseen. Näyttö viittaa siihen, että jotkin ventilaatiostrategiat voivat pahentaa alveolivaurioita ja ylläpitää keuhkovaurioita ARDS:n yhteydessä.
- Huolehditaan volutrauman (altistuminen suurille vuorokausivolyymille), barotrauman (altistuminen korkeille tasopaineille) ja atelektaasitrauman (altistuminen atelektaasille) estämisestä.
Mahdolliset toimenpiteet ARDS:n hoidossa
NB Harkitse toimenpiteen riski vs. hyöty, erityisesti kun keuhkot ovat niin hauraat
- Imeminen (avoin / suljettu)
- Ventilaattorihyperinflaatio (VHI)
- Asentohoito (ks. alla).
Ventilaattorin hyperinflaatio (VHI)
Andersonin ym. systemaattisessa katsauksessa (2015) katsottiin, että sekä manuaalisella että ventilaattorin hyperinflaatiolla on samankaltainen vaikutus erityksen puhdistumiseen, keuhkojen komplianssiin, atelektaasien paranemiseen ja happeutumiseen ilman, että kardiovaskulaariselle vakaudelle aiheutuu haitallista riskiä. Manometriä olisi kuitenkin käytettävä koko toimenpiteen ajan ja kiinnitettävä erityistä huomiota vasta-aiheisiin.
Koska ARDS-potilaan keuhkojen rekrytoinnin ylläpitämiseksi tarvitaan suuria PEEP-tasoja, hengityskoneen käyttäminen hyperinflaation toteuttamiseen on ihanteellista. Lisäksi VHI mahdollistaa hengitystiepaineiden jatkuvan seurannan ja tarkkailun, jolloin hengitystiepaine voidaan titrata sen mukaisesti.
Makuuasento
ARDS-potilaan asettaminen makuuasentoon johtaa merkittävään PaO2:n nousuun noin 70 %:lla potilaista. Kun potilas asetetaan makuuasentoon, keuhkojen dorsaalipuolen rekrytointi paranee, jolloin perfuusio jakautuu tasaisemmin ja V/Q-yhteensopivuus paranee.

Todisteet ovat osoittaneet, että makuuasennosta on hyötyä erityisesti niille potilaille, joilla on vaikea hypoksemia/vaikea ARDS, ja se vähentää teho-osastokuolleisuutta ilman, että hengitystiekomplikaatiot lisääntyvät.
- Erittele potilaalle vakuuttavasti, että potilas on turvassa, ja hanki suostumus, jos hän pystyy kommunikoimaan.
- Sulje silmät ja suojaa ne geelillä tai tyynyllä.
- Aseta potilaan kämmenet reittä vasten, peukalot ylöspäin, kyynärpäät suorina ja hartiat neutraalit.
- Liu’uta potilas reunalle käyttäen liukulakanaa.
- Rullaa potilas sivuasentoon käyttäen alla olevaa lakanaa.
- Rullaa potilas makuuasentoon.
- ”Uimarin asento” – kyynärpää, jossa pää on puolikierrossa, on taivutettava enintään 90°:een kyynärhermon venytyksen välttämiseksi, ja toinen käsivarsi on käännettävä sisäisesti sivulle.
- Varmista, että naisten rintoja tai miesten sukupuolielimiä ei puristeta.
- Aseta kaksi tyynyä kummankin säären alle peroneushermon venytyksen estämiseksi ja sijoita ne siten, ettei patja paina polvia ja varpaita.
Koneellinen ventilaatio
Koneellinen ventilaatio on tavallista, kun akuutti hypoksakeeminen hengitysvajaus, johon liittyy lisääntynyt hengitystyö, alkaa. ARDS:n patofysiologian ja erityisesti fibroosin vuoksi tukimenetelmä ja sen antaminen vaatii huolellista harkintaa, jotta voidaan varmistaa, ettei ventilaattorin aiheuttamaa keuhkovauriota (VLII) pääse syntymään
ARDS-potilaan PEEP:tä ja hengitystilavuutta on pienennettävä, jotta se heijastaisi käytettävissä olevia keuhkojen osia, jotka ovat käytettävissä ilmastukseen. Jos näin ei tapahdu, tämä voi johtaa keuhkojen ylivenytykseen, jota kutsutaan volutraumaksi keuhkojen vähentyneen komplianssin vuoksi. Keuhkorakkuloiden toistuva avautuminen ja sulkeutuminen vuorokausi-inflaation aikana voi myös aiheuttaa keuhkokudoksen vaurioita, joita kutsutaan alektotraumaksi. Jos mekaanista tukea ei ole titrattu potilaalle sopivaksi, sekä alektotrauma että volutrauma voivat lisätä sytokiineja keuhkokudoksessa, jotka voivat sitten päästä systeemiseen verenkiertoon ja mahdollisesti johtaa useiden elinten vajaatoimintaan
Vaikka ehkä liiankin yksinkertaistettuna, alla olevassa kaaviossa yritetään korostaa optimaalista aluetta ARDS-potilaan ventilaatiota varten. Alemman käännepisteen (LIP) ajatellaan olevan paine, jossa keuhkokudos rekrytoituu. Ylempi käännepiste (UIP) on likimääräinen paine, jossa keuhkorakkulat laajenevat liikaa, mikä voi mahdollisesti johtaa vaurioon. Näin ollen optimaalisin ventilaatioasento olisi näiden kahden käännepisteen välissä, käyrän jyrkimmässä ja hankalimmassa kohdassa.

Moloney ja Griffiths (2004)
Käänteissuhdeventilaatio (IRV)
Tämä ventilaatiomuoto edellyttää normaalin sisäänhengitys- ja uloshengityssuhteen, joka on 1:2, muuttamista joko 1:1:een tai 2:een. Vaikka tällä ventilaatiotavalla pyritään lisäämään huonosti mukautuvan keuhkon ilmavuutta ja sivutuuletusta, lyhentynyt uloshengitysaika voi johtaa PCO2:n nousuun. Jos hyperkapninen asidoosi kuitenkin tapahtuu hitaasti, solunsisäinen asidoosi kompensoituu hyvin, mutta kaikenlaista hyperkapniaa olisi kuitenkin vältettävä näillä tai niillä, joilla on riski kohonneen kallonsisäisen paineen kehittymiseen. Tätä kutsutaan sallivaksi hyperkapniaksi.
Kotanin ja muiden (2016) tuoreessa, vaikkakin pienessä tutkimuksessa osoitettiin, että IRV tarjosi hyväksyttävän kaasujenvaihdon ilman komplikaatioita 13:lle ARDS:ää sairastavalle henkilölle.
Hengitysteiden paineen vapautusventilaatio (APRV)
Tässä mekaanisen ventilaation muodossa CPAP-ventilaatio annetaan jaksoittaisella vapautusvaiheella. CPAP:n antamisen pitkiä aikoja ajatellaan ylläpitävän riittävää keuhkotilavuutta ja alveolaarista rekrytointia, kun taas vapautuksen tarkoituksena on auttaa hiilidioksidin poistumista. Inspiraatio alkaa edullisemmasta paine-tilavuus-suhteesta, mikä edistää hapenottoa.
Korkeataajuuksinen värähtely (HFO)
HFO:ssa asetetaan jatkuva distendenssipaine (CDP) ja annostellaan pieniä vuorokausivolyymit korkeilla taajuuksilla värähtelevällä pumpulla. Kuten muutkin aiemmin kuvatut, tämä on toinen keuhkoja suojaavan ventilaation muoto, jossa keuhkot rekrytoidaan jatkuvasti. Sudin ja muiden (2010) systemaattisessa katsauksessa todettiin, että HFO voi parantaa eloonjäämisikää ja että se ei todennäköisesti aiheuta haittoja, mutta analysoitiin vain 8 tutkimusta, joissa oli vain vähän potilaita ja luottamusvälit olivat laajat. Tulosten arvioijien sokkouttamisesta ei myöskään raportoitu, mikä asettaa tutkimuksiin harhan riskin.
Extracorporeal Membrane Oxygenation (ECMO)
ECMO:ta voidaan käyttää niille potilaille, joilla on vakava hengitysvajaus, ja sitä käytetään silloin, kun tavanomaisella hoidolla ei pystytä pitämään yllä riittävää hapetusta. ECMO:lla voidaan korvata keuhkojen toiminta kokonaan, mutta erilaisten komplikaatioiden vuoksi on kuitenkin pohdittava riskin ja hyödyn suhdetta.
ECMO koostuu kehon ulkopuolisesta verenkierrosta, joka muodostetaan hapettimen ja pumpun avulla. Perustetaan kaksi verisuoniyhteyttä, joista toinen poistaa laskimoveren ja toinen infusoi hapetetun veren. Kun veri on poistettu suuresta laskimosta, se pumpataan piirin läpi, joka sisältää hapettimen, joka hapettaa veren ja poistaa hiilidioksidin. Sen jälkeen veri palautetaan toisen kanyylin kautta.
Inhaloitava typpioksidi
Typpioksidi ei ole ainoastaan endoteelistä peräisin oleva sileän lihaksen relaksantti, vaan se avustaa myös neurotransmissiossa, isännän puolustautumisessa, verihiutaleiden aggregaatiossa ja keuhkoputkien laajentamisessa. Sisäänhengitettyä typpioksidia voidaan antaa jatkuvasti tai ajoittaisella sisäänhengityspistoksella, ja positiivisena vasteena pidetään PaO2:n 20 prosentin nousua. Hapenotto paranee 40-70 prosentilla ARDS-potilaista inhaloidun typpioksidin jälkeen, ja sitä käytetään yleisesti vain potilailla, joilla on vaikea hypoksemia, tilapäisenä pelastustoimenpiteenä.
Fysioterapeutin rooli
Fysioterapian panos on usein rajallinen ja minimaalinen usein korkean PEEP:n ja suuren happivaatimuksen vuoksi. Koska kyseessä on interstitiaalinen patologia, eritteet eivät yleensä ole ongelma. Hoito voi koostua vain asentamisesta, esim. makuuasennosta kaasujenvaihdon optimoimiseksi. Varovaisuutta tarvitaan käytännön tekniikoissa, koska halutaan varmistaa, ettei keuhkoyksiköitä rekrytoida uudelleen, jolloin hengityskoneen PEEP:n splinting-vaikutus menetetään. Jos eritteistä tulee ongelma, huolehdi riittävästä kostutuksesta sekä muista tekniikoista, joilla parannetaan yskösten poistumista. Minimaalinen imu ETT:n kautta. Tilannekatsauksessa ehdotetaan toistuvan hengitysteiden puhdistamisen välttämistä imeväisillä ja lapsilla, joilla on akuutti keuhkosairaus.
Johtopäätökset
- Vaikka monet ARDS:n riskitekijät tunnetaan, ARDS:ää ei voida estää.
- Suuren riskin potilaiden huolellisesta nestehoidosta voi olla apua.
- Aspiraation estämiseksi on ryhdyttävä toimenpiteisiin pitämällä sängyn pää koholla ennen ruokailua.
- Keuhkoja suojaava mekaanisen ventilaation strategia korkean riskin potilailla, joilla ei ole ARDS:ää, auttaisi ehkäisemään ARDS:ää.
Lähteet
- Cochrane Review: Recruitment manoeuvres for adults with acute respiratory distress syndrome receiving mechanical ventilation
- Cochrane Review: Cochrane Review: Pressure-controlled versus volume-controlled ventilation for acute respiratory failure due to acute lung injury (ALI) or acute respiratory distress syndrome (ARDS)
- Cochrane Review: Cochrane Review: High versus low positive end-expiratory pressure (PEEP) levels for mechanically ventilated adult patients with acute lung injury and acute respiratory distress syndrome
- Cochrane Review: Akuutti hengitysvaikeusoireyhtymä (Acute Respiratory Distress Syndrome). The Berlin Definition
- ARDSNet: Mechanical Ventilation Protocol Summary