De ziekte van Crohn en zweren: Wat u moet weten
Door Kristen Sturt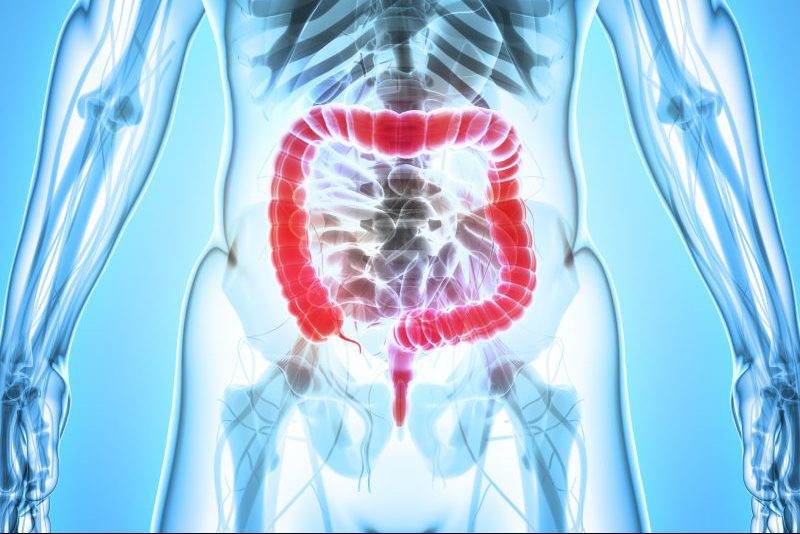
Medisch beoordeeld door Jenny Blair, MD
Wanneer u de ziekte van Crohn (CD) heeft, ontstaan er door ontstekingen vaak zweren in uw spijsverteringskanaal. Deze open zweren kunnen mild of ernstig zijn, en kunnen leiden tot ernstiger complicaties, zoals fistels en vernauwingen. Ze worden beschouwd als een kenmerk van de aandoening.
“We kijken naar de aanwezigheid van zweren om ons te helpen de diagnose te stellen,” zegt David Binion, MD, een gastro-enteroloog en co-directeur van het Inflammatory Bowel Disease Center aan de Universiteit van Pittsburgh Medical Center in Pennsylvania. En hoe groter en dieper de zweren, voegt hij eraan toe, hoe ernstiger de gevolgen. “
Waar zweren worden gevonden
Bij CD ontwikkelen zweren zich meestal in de dikke darm (te zien op bovenstaande afbeelding) en het laatste derde deel van de dunne darm, bekend als de kronkeldarm. De eerste zweren zijn kleine aften – ovaalvormige, witte laesies op het oppervlak van het slijmvlies van het maag-darmkanaal (GI). Aften kunnen groeien, zich verdiepen en zich samenvoegen naarmate CD vordert. Samen kunnen ze grotere gestellate (stervormige) zweren vormen of lange lijnen die lineaire zweren worden genoemd, die de darmwand een geklauwd uiterlijk kunnen geven.
De zweren bij CD kunnen aaneengesloten zijn en grote delen van het slijmvlies in beslag nemen. “Of ze kunnen fragmentarisch voorkomen, zodat sommige gebieden normaal zijn en er nabijgelegen gebieden zijn die niet normaal zijn,” zegt Ruby Greywoode, MD, een gastro-enteroloog en assistent-professor in de geneeskunde aan de Rutgers Robert Wood Johnson Medical School in New Brunswick, New Jersey. Op afbeeldingen kan de afwisseling van normaal en verzwerend weefsel er soms uitzien als een straat met kinderkopjes.
Terzijde van het ileum en de dikke darm komen zweren minder vaak voor, maar ze kunnen overal in het maag-darmkanaal voorkomen, van mond tot anus. “Soms zien we patiënten met zweren in het bovenste deel van het maag-darmkanaal, waarbij de slokdarm, de maag of misschien het begin van de darm, de twaalfvingerige darm, betrokken is”, zegt Dr. Binion. Ongeveer 20 tot 30 procent van de volwassenen met CD ontwikkelt aften in de mond. Deze zweren, die ook wel kankerzweren worden genoemd, kunnen het gevolg zijn van een ontsteking of een bijwerking van medicijnen die worden gebruikt om de ziekte te behandelen. (Mensen zonder Crohn krijgen soms ook aften.)
Hoe de zweren van Crohn u beïnvloeden
Hoewel sommige CD-patiënten geen symptomen ervaren, volgens Dr. Binion, heeft de grote meerderheid dat wel; ze zijn vaak de eerste herkenbare indicatie van de ziekte. Als gevolg van ontsteking en zweervorming zullen veel mensen pijn voelen of bloed in hun ontlasting zien, zegt Dr. Greywoode. Gewichtsverlies en diarree zijn ook veel voorkomende symptomen.
De zweren van Crohn kunnen ook leiden tot ernstige complicaties, zoals stricturen. “Zweren, vooral de grotere, doorlopen herhaalde cycli van ontsteking, schade en genezing,” zegt Binion, “en de genezing zal vaak leiden tot littekenvorming.” Die littekenvorming kan leiden tot een vernauwing van de darm – een vernauwing – die de doorgang van voedsel belemmert. Dit kan leiden tot verstoppingen, stricturen en/of ernstige ontstekingen kunnen ook een levensbedreigende perforatie van de darm veroorzaken. Een geperforeerde darm vereist een operatie, voegt Binion eraan toe, hoewel “we heel hard proberen onze patiënten te helpen voordat ze op dat punt komen.”
Fistels zijn een andere potentieel ernstige complicatie, die zich vaak naast stricturen ontwikkelt. Ze ontstaan wanneer zweren door de darmwand breken en abnormale doorgangen vormen naar een ander deel van de darm of een ander deel van het lichaam, zoals de blaas. “Het lichaam probeert een nieuwe opening te maken om het beschadigde gebied te omzeilen,” zegt Binion. Ongeveer 30 procent van de CD-patiënten zal fistels ontwikkelen, die geïnfecteerd kunnen raken en medicatie of een operatie nodig kunnen hebben.
Hoe zweren te behandelen en te voorkomen
Er is geen genezing voor CD, en in het verleden richtte de behandeling zich op het verlichten van de symptomen. Nu, zegt Binion, gelooft men dat de genezing van de slijmvliezen, gedefinieerd door de afwezigheid van zweren, cruciaal is voor het ziektebeheer en de algemene kwaliteit van leven. “Wanneer patiënten in staat zijn om zweren te genezen, heeft dat eigenlijk zeer, zeer belangrijke prognostische implicaties dat ze goed zullen zijn,” legt hij uit.
Om dit te bereiken, zullen zorgverleners zeer waarschijnlijk medicijnen voorschrijven, waarvan het type afhangt van de locatie en de ernst van uw CD. Veelgebruikte medicijnen zijn corticosteroïden, die ontstekingen verminderen, en immunosuppressiva, die het vermogen van het immuunsysteem om ontstekingen uit te lokken helpen controleren. Crohn-patiënten worden echter vaak gewaarschuwd tegen het gebruik van niet-steroïdale ontstekingsremmers (NSAID’s) zoals ibuprofen, omdat uit onderzoek blijkt dat ze de ziekte kunnen verergeren.
Een operatie kan nodig zijn als uw CD niet goed reageert op medische therapie. Een veel voorkomende ingreep om zweren en bijbehorende complicaties te verlichten is een resectie, waarbij een beschadigd deel van de darm wordt verwijderd en de gezonde uiteinden met elkaar worden verbonden.
De genezing van het slijmvlies en remissie in het algemeen kan worden bevorderd door een gezonde levensstijl, waaronder het eten van een voedzaam dieet, het krijgen van voldoende lichaamsbeweging en het vermijden van roken. Tabakgebruik, zegt Greywoode, “verhoogt het risico op een ernstigere ziekte en op complicaties als gevolg van uw ziekte.”
Nog zo belangrijk: u aan uw behandelplan houden, zelfs als u in remissie bent en u zich goed voelt. Dit kan inhouden dat u medicijnen blijft gebruiken en regelmatig onderzoeken bijwoont. “Omdat colitis ulcerosa een chronische ziekte is die we nog niet kunnen genezen,” zegt Greywoode, “de beste strategie die we aanbevelen is om de behandeling te blijven volgen, zelfs als je in remissie bent, om te voorkomen dat de ziekte terugkeert en verdere complicaties optreden.”
Jenny Blair is een schrijfster en journaliste die wetenschap, geneeskunde en de geesteswetenschappen verslaat. Ze behaalde haar MD aan de Yale University en voltooide vervolgens een stage in spoedeisende geneeskunde aan de Universiteit van Chicago. Na een aantal jaren in de praktijk, stapte ze over op het fulltime werken met woorden en ideeën. Jenny heeft bijdragen geleverd aan onder meer Discover, New Scientist, Washington Spectator en Medtech Insight. Ze woont in New York City.