Antikolinergiska läkemedel – definition och klassificering

Bild: Bild: ”Pills 3” av e-Magine Art: ”Pills 3” av e-Magine Art: ”Pills 3” av e-Magine Art. Licens: CC BY 2.0
- Definition av antikolinerga läkemedel
- Antimuskariniska läkemedel
- Farmakokinetik för antimuskarinläkemedel
- Aktionsmekanism för antimuskarinläkemedel
- Affekten av antimuskariniska läkemedel på organsystem
- Terapeutisk användning av antimuskarinläkemedel
- Biverkningar av antimuskarinläkemedel
- Behandling av toxicitet
- Kontraindikationer för antimuskarinläkemedel
- Antinicotiniska läkemedel
- Neuromuskulära blockerare
- Ganglionblockerande medel
- Kolinesterasergeneratorer
Definition av antikolinerga läkemedel
Antikolinerga läkemedel eller kolinerga antagonister är läkemedel som binder till kolinerga receptorer (muskarin- och nikotinreceptorer) för att förhindra effekten av acetylkolin och andra kolinerga agonister. Dessa läkemedel kallas också för parasympatholytika. Antikolinergiska läkemedel klassificeras i 3 grupper: antimuskarinläkemedel, antinikotinläkemedel (neuromuskulära blockerare och ganglionblockerare) och kolinesterasregeneratorer.
Antikolinergiska läkemedel klassificeras enligt de receptorer som påverkas:
Antimuskarinläkemedel
Antimuskarinläkemedel verkar på de muskariniska acetylkolinreceptorerna. Muskariniska acetylkolinreceptorer, eller mAChR, är acetylkolinreceptorer. Fem subtyper av muskarinreceptorer har identifierats, benämnda M1 till M5. M1-, M3- och M5-receptorer är kopplade till Gq-proteiner, medan M2- och M4-receptorer är kopplade till Gi/o-proteiner.
Receptorerna bildar G-protein-receptorkomplex i cellmembranen hos vissa neuroner och andra celler. De spelar flera roller, bland annat agerar de som den viktigaste slutreceptorn som stimuleras av acetylkolin som frigörs från postganglionära fibrer i det parasympatiska nervsystemet. Majoriteten av antikolinerga läkemedel är antimuskarinerga.
Antinicotiniska medel
Antinicotiniska medel verkar på de nikotiniska acetylkolinreceptorerna. Majoriteten av dessa är icke-depolariserande skelettmuskelavslappnande medel för kirurgiskt bruk som är strukturellt besläktade med curare. Flera av dessa läkemedel är depolariserande medel.
Antimuskariniska läkemedel
- Atropin
- Benztropin
Bild: ”Det är en av de viktigaste frågorna för att få fram en ny version av den här produkten. Licens: Public Domain
- Cyklopentolat
- Darifenacin
- Fesoterodin
- Ipratropium
- Oxybutynin
- Scopolamin
- Solifenacin
- Tiotropium
- Tolterodin
- Trihexifenidyl
- Tropicamid
- Trospiumklorid
.
Dessa klassificeras vidare i:
M1-selektiva blockerare: Pirenzepin och telenzepin
Non-selektiva blockerare: Atropin
Farmakokinetik för antimuskarinläkemedel
- Atropin är en tertiär amin belladonnaalkaloid. Den är relativt lipidlöslig och passerar lätt membranbarriärer. Atropin har en hög affinitet för muskarinreceptorer.
- Elimineras delvis genom metabolism i levern och delvis oförändrat i urinen.
- Halveringstiden är 2-4 timmar och verkningstiden är 4-8 timmar. Den okulära retentionen är dock mer än 72 timmar.
Aktionsmekanism för antimuskarinläkemedel
Muskarinblockerande medel binder kompetitivt och hindrar acetylkolin från att binda till platserna. Deras antagonistiska verkan kan dock minskas genom att öka koncentrationen av de muskariniska agonisterna.
Visst alltid: Deras verkan på organsystem kommer alltid att vara motsatt verkan av kolinerga agonister.
Affekten av antimuskariniska läkemedel på organsystem
Centrala nervsystemet (CNS): Antimuskariniska medel ger sedation, amnesi, delirium, antirörelsesjuka och antiparkinsoneffekter.
Skopolamin har en större och längre verkningstid på CNS jämfört med atropin. Det är det mest effektiva läkemedlet mot rörelsesjuka som finns tillgängligt. Det har också en ovanlig effekt som blockerar korttidsminnet. Det ger sedering vid en låg dos och upphetsning vid en hög dos. Det ger eufori och är känsligt för missbruk.
För åksjuka finns det som ett lokalt plåster som är effektivt i tre dagar och kan användas som profylaktisk medicinering. Det används också vid postoperativt illamående och kräkningar.
Benztropin, biperiden och trihexifenidyl används vid parkinsonism som tillägg när patienterna inte svarar på levodopa.
Ögon: Verkningsmekanism genom blockering av M3-receptorer.
Bild: ”Det är en av de mest kända och mest kända sjukdomarna i världen. Licens: CC BY-SA 3.0
Antimuskarinläkemedel som administreras lokalt i ögat orsakar mydriasis, cykloplegi och förlust av ackommodation. Läkemedlen absorberas från konjunktivalsäcken in i ögat.
Värden av verkan varierar för varje läkemedel: atropin (> 72 timmar), homatropin (24 timmar), cyklopentolat (2-12 timmar) och tropikamid (0,5-4 timmar).
Viktigt: Bland de muskarinreceptorblockerare som blockerar muskarinreceptorerna har tropikamid en kortare verkningstid.
Bronchi: Apropin används parenteralt för att minska sekret under allmän anestesi.
Ipratropium används genom inhalation för att främja bronkdilatation vid astma och KOL. Eftersom det absorberas dåligt och metaboliseras snabbt är antimuskariniska effekter utanför lungorna, som tachykardi och arytmier, mindre sannolika. Det administreras 4 gånger dagligen.
Tiotropium, ett nyare läkemedel, administreras en gång dagligen.
Gut: Verkningsmekanism sker genom blockering av M1- och M3-receptorer.
Atropin och skopolamin fungerar som de mest potenta kramplösande medlen genom att minska magens motilitet. Den dos atropin som används för kramplösande verkan minskar också salivsekretion, okulär ackommodation och urinering. På grund av dessa effekter minskar följsamheten till atropin.
Antimuskarinläkemedel som atropin, methscopolamin och propanthelin kan användas vid magsår på grund av deras effekt på att blockera syrautsöndringen; de används dock inte för närvarande eftersom de är sämre än H2-blockerare och protonpumpshämmare för denna indikation.
Blåsan: Oxybutynin och tolterodin används för att minska trängningar vid mild cystit och för att minska blåskramper efter urologisk kirurgi.
Tolterodin, darifenacin, solifenacin och fesoterodin används för behandling av ansträngningsinkontinens.
Bild: ”Det är en av de viktigaste uppgifterna för att få fram en ny version av den här artikeln. Licens: Public Domain
Oxybutynin finns tillgängligt som ett transdermalt plåster, vilket tolereras bättre på grund av färre biverkningar.
Kardiovaskulärt: En låg dos atropin blockerar M1-receptorer på presynaptiska neuroner och sänker hjärtfrekvensen. En hög dos atropin blockerar M2-receptorer vid sinoatrialknutan (SA) och ökar hjärtfrekvensen.
Sekretioner: Atropin blockerar muskarinreceptorer i spottkörtlarna vilket ger muntorrhet (xerostomi). Svettkörtlar och tårkörtlar påverkas på samma sätt, vilket resulterar i minskad sekretion.
Terapeutisk användning av antimuskarinläkemedel
Atropin används som kramplösande medel; för att behandla bradykardi; som antisekretoriskt medel för att blockera sekret i de övre och nedre luftvägarna före kirurgi och för att behandla organofosforförgiftning och överdosering av antikolinesteraser, som till exempel fysostigmin.
Skopolamin används mot åksjuka.
Biverkningar av antimuskarinläkemedel
Biverkningar eller toxicitet av antimuskarinläkemedel kan beskrivas med mnemotekniken ”torr som ett ben, röd som en rödbeta, galen som en hattmakare”.”
Atropin orsakar hämning av svettkörtlarnas sekretion och orsakar hypertermi hos barn och äldre, vilket kallas atropinfeber. På grund av hämning av svettning, salivation och tårflöde kallas det ”torrt som ett ben.”
Stora doser atropin orsakar takykardi och arytmier och även ett block i den intraventrikulära ledningen, vilket är svårt att behandla.
I äldre patienter orsakar atropin vinkelns glaukom; det kan också orsaka urinretention hos män med prostatahyperplasi.
Konstipation och suddig syn är vanliga biverkningar av antimuskarinika i alla åldersgrupper.
CNS-toxicitet från antimuskariniska medel inkluderar sedering, amnesi, delirium, hallucinationer (”galen som en hattmakare”) och kramper.
Dilatation av kutana kärl i armar, huvud, hals och bål ses vid överdosering av atropin, vilket kallas atropinflush (”röd som en rödbeta”).
Atropin i en dos av 0,5 mg orsakar bradykardi, muntorrhet och hämning av svettning. Vid dosen 5 mg orsakar det takykardi, palpitationer, uttalad muntorrhet, mydriasis och suddig syn. Vid en dos > 10 mg orsakar det hallucinationer, delirium och koma.
Behandling av toxicitet
Behandling av toxicitet är vanligen symtomatisk.
Viktigt: Svår takykardi kräver kutan administrering av små doser fysostigmin.
Hypertermi hanteras med kylfiltar eller evaporativ kylning.
Kontraindikationer för antimuskarinläkemedel
Antimuskarinläkemedel bör användas med försiktighet till spädbarn på grund av risken för hypertermi.
Antimuskarinläkemedel är kontraindicerade hos personer med slutenvinkelglaukom och hos män med prostatahyperplasi.
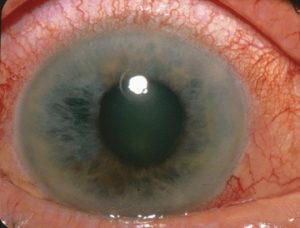
Bild: ”Det är en plötslig ökning av det intraokulära trycket som uppstår när iris blockerar ögats dräneringskanal – trabekelverket.” av Jonathan Trobe, M.D. – The Eyes Have It. Licens: CC BY 3.0
Antinicotiniska läkemedel
Antinicotiniska läkemedel klassificeras i två typer:
- Neuromuskulära blockerare
- Ganglionära blockerare
Neuromuskulära blockerare
Dessa klassificeras vidare i två klasser:
- Icke-depolariserande blockerare: Pancuronium, cisatracurium, rocuronium, vecuronium
- Depolariserande blockerare: Succinylkolin
Dessa klasser av läkemedel fungerar som antagonister (icke-depolariserande typ) och agonister (depolariserande typ) vid receptorerna på slutplattan i den neuromuskulära korsningen.
I lägre doser ger de en fullständig muskelavslappning, vilket underlättar deras användning vid trakealintubation under operation. De möjliggör också snabb återhämtning från anestesi och minskar postoperativ andningsdepression.
Aktionsmekanism för icke-depolariserande blockerare
Dessa medel kallas också kompetitiva blockerare. Vid låga doser konkurrerar dessa läkemedel med ACh vid receptorn utan att stimulera den, vilket förhindrar depolarisering av muskelcellsmembranen och hämmar muskelkontraktionen.
Denna effekt kan upphävas genom administrering av kolinesterashämmare som neostigmin och edrophonium, som ökar koncentrationen av ACh vid neuromuskulära korsningar, och även genom direkt elektrisk stimulering.
I höga doser blockerar dessa läkemedel jonkanalen vid den motoriska ändplattan, vilket minskar den neuromuskulära överföringen. Denna effekt kan inte upphävas av kolinesterashämmare och elektrisk stimulering.
Känsligheten för läkemedlen följer i denna ordning: små kontraherande muskler i ansiktet och ögonen förlamas först, följt av finger-, lem-, nack- och bålmusklerna och sist diafragman. Återhämtning sker i omvänd ordning.
Rokuronium har den snabbaste verkningstiden på 60-120 sek.
Farmakokinetik för icke-depolariserande blockerare
Dessa läkemedel administreras via intravenös eller intramuskulär väg. Dessa medel är inte effektiva när de administreras oralt.
På grund av förekomsten av en kvartär amin i deras struktur absorberas de inte genom tarmen. De passerar inte heller cellmembran och blod-hjärnbarriärer.
Dessa läkemedel metaboliseras inte och omfördelas. Pancuronium, metokurin, pipekuronium och tubokurarin utsöndras oförändrade i urinen och har en verkningstid på mindre än 30 min.
Vecuronium och rocuronium utsöndras oförändrade i gallan och har en verkningstid på 10-20 min.
Förutom levermetabolismen elimineras atrakurium via en annan metod som kallas Hoffman-eliminering, vilket är en snabb spontan nedbrytning som resulterar i bildning av laudanosin. Laudanosin i hög koncentration orsakar kramper.
Cisatracurium (en stereoisomer av atracurium) bryts ned i plasma genom esterhydrolys. Dosjustering är inte nödvändig vid njursvikt eftersom dess eliminering inte är beroende av lever- eller njurfunktion. Det är ett av de mest använda muskelrelaxanterna i klinisk praxis.
Läkemedelsinteraktioner av icke-depolariserande blockerare
Cholinesterashämmare som edrophonium, neostigmin, pyridostigmin och physostigmin interagerar med neuromuskulära blockerare och övervinner deras verkan.
Halogenerade kolväteanestetika som desfluran sensibiliserar den neuromuskulära korsningen för dessa läkemedel och ökar den blockerande effekten.
Aminoglykosidantibiotika som gentamicin och tobramycin konkurrerar med kalciumjoner och hämmar ACh-frisättningen, och därmed förstärks blockeringseffekten med pancuronium.
Kalciumkanalblockerare ökar också den neuromuskulära blockadverkan.
Äldre patienter och patienter med myasthenia gravis är känsliga för icke-depolariserande läkemedel och dosen bör minskas.
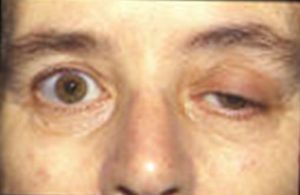
Bild: Det är en av de mest intressanta bilderna som finns på Wikipedia: ”Eyes of a patient with myasthenia gravis” av Cumulus på nederländska Wikipedia. Licens: CC BY-SA 3.0
Mekanism för depolariserande medel
Dessa läkemedel verkar genom att depolarisera muskelfibrernas plasmamembran. Men deras verkan upphävs inte av antikolinesteraser, och därmed ökar depolariseringen av muskelfibrerna ihållande. Succinylkolin är ett depolariserande muskelavslappnande medel. Depolariseringsprocessen sker i 2 faser.
Fas 1 börjar med öppnandet av natriumkanaler som är knutna till nikotinreceptorerna, vilket resulterar i depolarisering av receptorn. Detta orsakar övergående ryckningar i muskeln.
Fas 2 innefattar kontinuerlig bindning av det depolariserande medlet till receptorn, vilket gör den oförmögen att överföra impulser. När detta fortsätter sker en gradvis repolarisering av natriumkanalen, vilket blockerar den och resulterar i resistens mot depolarisering och slapp förlamning.
Den icke-depolariserande neuromuskulära blockeraren som ges före succinylkolin minskar den muskelömhet som orsakas av succinylkolin. Verkningstiden för succinylkolin är kort på grund av hydrolys av pseudokolinesteras.
Therapeutisk användning av depolariserande medel
Vid induktion av anestesi vid endotrakeal intubation för att förhindra aspiration av maginnehåll används succinylkolin på grund av dess snabba verkningsstart.
Det används också vid behandling med elektrokonvulsiva chocker.
Farmakokinetik för depolariserande medel
IV Injektion av succinylkolin resulterar i omfördelning av läkemedlet och hydrolys av pseudokolinesteras i lever och plasma, vilket resulterar i en kort verkningstid. Kontinuerlig infusion av succinylkolin ger en längre verkningstid.
Biverkningar av depolariserande medel
Vid interaktion med inhalationsanestetika kan succinylkolin orsaka malign hypertermi. Ökad end-tidal CO2 är det första tecknet som uppmärksammas i detta tillstånd. Omedelbart upphörande av anestesi och reversering av förlamning tillsammans med kylning och stora doser dantrolen kan rädda patientens liv.
Muskelsmärta är det vanligaste postoperativa klagomålet när succinylkolin administreras.
Hos patienter med brist på pseudokolinesteras kommer det att förekomma långvarig apné på grund av förlamning av diafragman. Dessa patienter kan inte röra sig eller andas, men de är fullt alerta. Det är viktigt att göra dem medvetna om problemet och de åtgärder som vidtas för att lösa det. De måste ofta hållas i mekanisk respirator över natten, då vävnadskolinesteras till slut har nedbrutet succinylkolin.
I patienter med elektrolytobalans orsakar succinylkolin frisättning av kalium, vilket resulterar i förlängd apné.
Succinylkolin orsakar kaliumutflöde från cellerna, vilket kan vara en farlig effekt hos patienter med brännskador och hos patienter med massiva vävnadsskador, ryggmärgsskador, perifer nervdysfunktion och muskeldystrofi.
Ganglionblockerande medel
Ganglionblockerande medel verkar specifikt på nikotinreceptorer som finns i det sympatiska och parasympatiska nervsystemet. Eftersom dessa läkemedel inte visar någon selektivitet mot det sympatiska och parasympatiska nervsystemet används de inom den experimentella farmakologin.
Värkningar av ganglionblockerande läkemedel
Ögon: Ganglionsblockerare orsakar mydriasis och cykloplegi.
GI-kanalen: Minskad motilitet och svår förstoppning.
Genitourinärkanalen: Försämrad ejakulation och minskad kontraktilitet i urinblåsan.
Hjärta: Måttlig takykardi och minskad hjärtminutvolym i vila.
Hjärta: Måttlig takykardi och minskad hjärtminutvolym i vila.
Gland: Minskad salivation, tårflöde, svettning och magsekretion.
Blodkärl: Minskning av arteriell och venös tonus, vilket orsakar dosberoende sänkning av blodtrycket. Ortostatisk hypotension är vanligen uttalad.
Hexametonium och mecamylamin användes tidigare för behandling av hypertoni men förbjöds senare på grund av biverkningarna.
Trimetafan är en annan ganglionsblockerare som tidigare användes intravenöst för behandling av refraktär hypertoni och för att åstadkomma kontrollerad hypertoni. På grund av dess dåliga lipidlöslighet, korta halveringstid och oralt inaktiva karaktär förbjöds det dock.
Vareniklin, mecamylamin och nikotin i form av plåster är de ganglionära blockerare som tränger in i CNS och används vid rökavvänjning.
Biverkningar av ganglionsblockerare är bland annat postural hypotoni, muntorrhet, suddig syn, förstoppning och allvarlig sexuell dysfunktion.
Bild: Bild: ”Ball-and-stick-modell av vareniklin (varumärkena Champix och Chantix) – en nikotinagonist som används för att behandla nikotinberoende. Skapad med Accelrys DS Visualizer 4.1 och Adobe Photoshop CC 2015.” av Vaccinationist – PubChem. Licens: CC BY-SA 4.0
Kolinesterasergeneratorer
Pralidoxim är en kolinesterasergenerator. Det används för att behandla organofosfatförgiftning (paration och malation).
Viktigt: Det är endast effektivt före åldrandet av komplexet av ACh och organofosfatföreningen.
Studiera för läkarutbildningar och nämnder med Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARM
- NEET