Clinical Research in Urology
INTRODUCTION
Częstość występowania śródmiąższowego zapalenia pęcherza moczowego/zespołu bólowego pęcherza moczowego (IC/BPS) różni się znacznie w zależności od narodu, rasy i kryteriów diagnostycznych, z ogólną częstością występowania na świecie wynoszącą 0,1-2%, ale kobiety są częściej dotknięte tą chorobą niż mężczyźni w stosunku 5:1. IC/BPS jest nadal chorobą o nieznanej etiologii, charakteryzującą się bólem i dyskomfortem w okolicy pęcherza moczowego lub miednicy mniejszej, który jest często lub zazwyczaj łagodzony przez oddawanie moczu, wraz z objawami z dolnych dróg moczowych, np. parciami naglącymi lub częstością oddawania moczu przy braku infekcji dróg moczowych. Obecnie nie istnieje leczenie lecznicze, dlatego zasadą leczenia w postępowaniu z IC/BPS jest łagodzenie objawów i poprawa jakości życia. Klasycznym lekiem stosowanym w leczeniu IC/BPS jest trójcykliczny lek przeciwdepresyjny amitryptylina, którego skuteczność wynosi 50-60%, przy czym większa skuteczność (do 77%) jest osiągana przy stosowaniu większych dawek (co najmniej 50 mg na dobę). Obecnie donosimy o skuteczności i bezpieczeństwie podawania amitryptyliny w małej dawce (25 mg) na objawy u pacjentów z IC/BPS.
PATENCI I METODY
Pomiędzy wrześniem 2015 a grudniem 2016 roku u 102 pacjentów rozpoznano IC/BPS. Wszyscy pacjenci spełniali kryteria wytycznej AUA dla IC/BPS poprzez indeks objawów O’Leary-Sant i cystoskopię w znieczuleniu ogólnym tylko w jednym instytucie (First Affiliated Hospital of Soochow University) . Zostali oni zrekrutowani do otwartego badania, które zostało zatwierdzone przez Radę Etyczną ze względu na minimalne ryzyko i nieinwazyjność. Wszyscy pacjenci z IC/BPS byli leczeni amitryptyliną w małej dawce (25 mg, PO. przed snem) przez 12 tygodni. Wcześniejsze lub obecne przyjmowanie niesteroidowych leków przeciwzapalnych (NLPZ), amitryptyliny, gabapentyny i leków antycholinergicznych było uważane za kryterium wykluczenia z badania.
W celu zidentyfikowania pacjentów, którzy odpowiedzieli na leczenie, po zamknięciu badania zastosowano globalną ocenę odpowiedzi (GRA) w odniesieniu do ogólnych objawów wyjściowych przed leczeniem amitryptyliną. GRA to 7-punktowa skala oceniająca ogólne samopoczucie. 7 punktów obejmowało znaczne pogorszenie, umiarkowane pogorszenie, nieznaczne pogorszenie, brak zmian, nieznaczną poprawę, umiarkowaną poprawę i znaczną poprawę. Pacjenci, u których stwierdzono którąkolwiek z 3 ostatnich kategorii, zostali uznani za pacjentów, którzy odpowiedzieli na leczenie. Dalsze miary skuteczności obejmowały zgłaszane przez pacjentów objawy bólu i parcia naglącego (100 mm wizualna skala analogowa) oraz zmiany w czynnościowej pojemności pęcherza i częstości (24-godzinny wykres częstości i objętości, 3 dni). Dodatkową miarą wyników była zmiana od linii podstawowej w indeksie objawów IC O’Leary-Sant (ICSI) i indeksie problemów (ICPI). Wszystkie te oparte na leczeniu zmiany w objawach związanych z IC/BPS oceniano przed leczeniem oraz 4 i 12 tygodni po zakończeniu terapii amitryptyliną.
Do analizy wyników zastosowano różne metody statystyczne, w tym test podpisanych rang Wilcoxona i test Kruskala-Wallisa (SPSS ver. 13.0, SPSS Inc., Chicago, IL, USA). P ≤ 0,05 uznawano za istotne statystycznie.
WYNIKI
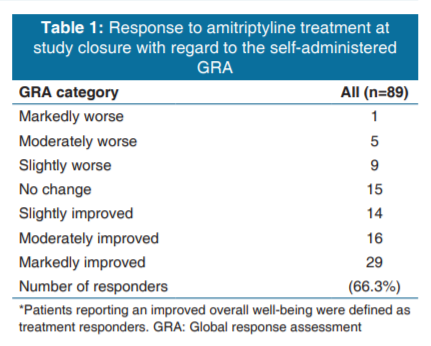
Dane 89 pacjentów były dostępne do oceny 12 tygodni po leczeniu amitryptyliną. Trzynastu pacjentów zostało wykluczonych z badania z powodu zwiększenia dawki amitryptyliny (powyżej 25 mg/d) potrzebnej do złagodzenia objawów (10 przypadków) lub wycofania się z badania z powodu obawy przed działaniami niepożądanymi leku (3 przypadki). Wśród włączonych do badania pacjentów było 8 mężczyzn i 81 kobiet. Ich wiek wahał się od 25 do 83 lat, a średnia wieku wynosiła 61,9 lat. Wszyscy pacjenci doświadczali objawów związanych z IC/BPS o średnim czasie trwania 51,8 miesiąca, zanim zgłosili się do Kliniki Urologii w First Affiliated Hospital of Soochow University. Ogólną odpowiedź na leczenie amitryptyliną w małej dawce (25 mg) zaobserwowano u 66,3% pacjentów.
Tabela 1
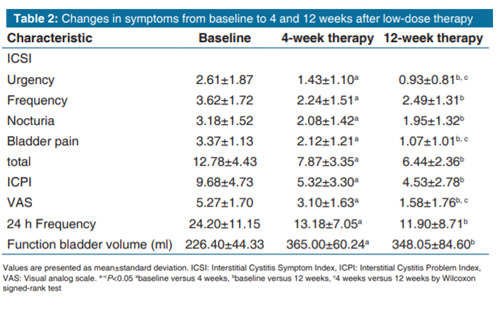
Kontrola ICSI, ICPI, 24-godzinnej częstotliwości i VAS przeprowadzona przed leczeniem wykazała wysokie wyniki 12.78, 9.68, 24.20, i 5.27, odpowiednio . Porównując wartości przed leczeniem oraz 4 i 12 tygodni po leczeniu (baseline vs. 4 tygodnie i baseline vs. 12 tygodni), wskaźniki poprawy były następujące: ICSI – 38,42%-49,61%, ICPI – 45,04%-53,20%; częstość 24-h – 45,54%-50,83%, VAS – 41,18%-70,01%, a objętość pęcherza czynnościowego – +138,6 ml-+121,65 ml, przy czym wszystkie parametry, które wykazały różnice istotne statystycznie (P 0.05) .
Skale parcia naglącego, nietrzymania moczu, częstości, nokturii i bólu pęcherza, które są składowymi ICSI, porównano przed i po leczeniu. Jeśli chodzi o ICSI, porównanie wyników przed leczeniem oraz 4 i 12 tygodni po leczeniu wykazało statystycznie istotną poprawę w zakresie parć naglących, nietrzymania moczu, częstotliwości, nokturii i bólu pęcherza (P
Tabela 2
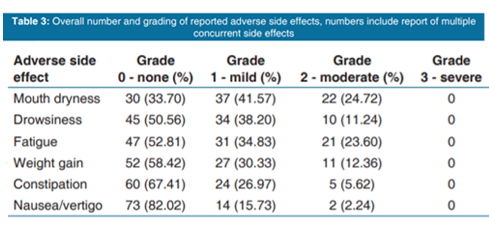
Większość pacjentów (72 z 89 lub 80.90%) wykazała co najmniej jedno działanie niepożądane, ale w sposób łagodny lub umiarkowany. Suchość w ustach była najczęstszym działaniem niepożądanym zgłaszanym w grupie amitryptyliny (66,30%). Nie odnotowano żadnych działań niepożądanych stopnia 3. lub wyższego. Nie wystąpiły działania niepożądane na tyle poważne, aby przerwać leczenie.
Tabela 3
.
DISCUSSION
Minęły trzy dekady od czasu, gdy opisano pierwsze badanie dotyczące leczenia chorych na IC trójcyklicznym lekiem przeciwdepresyjnym amitryptyliną. Do tej pory amitryptylina stała się najczęściej przepisywanym doustnym lekiem na IC w populacji pacjentów w bazie danych IC. Aktualne wytyczne zalecają również doustną amitryptylinę jako opcję leczenia drugiego rzutu, która może przynieść korzyści u pewnej podgrupy pacjentów. Amitryptylina działa poprzez blokadę receptorów acetylocholinowych, hamowanie wychwytu zwrotnego uwolnionej serotoniny i noradrenaliny oraz blokadę receptorów histaminowych H1. W kilku badaniach udokumentowano korzystne działanie amitryptyliny w leczeniu IC/BPS. W podwójnie ślepym, kontrolowanym placebo badaniu wykazano, że w podgrupie pacjentów osiągających dawkę co najmniej 50 mg na dobę, obserwowano istotnie wyższy odsetek odpowiedzi na leczenie w grupie amitryptyliny (66% vs. 47% z placebo; P = 0,01). van Ophoven i wsp. donieśli, że leczenie amitryptyliną przez 4 miesiące było bezpieczne i skuteczne w leczeniu IC i przeprowadzili prospektywne badanie kontrolowane placebo i stwierdzili, że amitryptylina znacząco poprawiła średni wynik objawów, ból i nasilenie parć naglących, podczas gdy częstotliwość i czynnościowa pojemność pęcherza poprawiły się, ale nie znacząco. W naszym badaniu amitryptylina wykazała ogólny odsetek odpowiedzi 66,3% w małej dawce (25 mg/d) w leczeniu IC/BPS, który był wyższy w porównaniu z innymi badaniami przy tak małej dawce; być może było to spowodowane rozszerzeniem pęcherza podczas badania cystoskopowego w znieczuleniu ogólnym, które wykonaliśmy u wszystkich badanych pacjentów przed przyjęciem przez nich amitryptyliny.
IC/BPS jest zespołem składającym się z ciężkich opornych na leczenie objawów pęcherza moczowego, tj, ból, parcia naglące i częstotliwość przy braku konkretnej, dającej się zidentyfikować przyczyny. Powszechnie wiadomo, że prawidłowy pęcherz moczowy może przechowywać wystarczającą ilość moczu, po czym następuje bezbolesne parcie na mocz i w końcu prawie całkowite opróżnienie. Ta złożona zdolność, która jest poważnie upośledzona u pacjentów z IC, opiera się na aktywacji i utrzymaniu wyrafinowanego mechanizmu odruchowego obejmującego współczulną, przywspółczulną i somatyczną kontrolę dolnych dróg moczowych. Zaangażowane rdzeniowe i nadrdzeniowe szlaki neuronalne są modulowane przez aktywację i/lub hamowanie neuronów na obwodzie, na poziomie rdzenia kręgowego oraz w nadrdzeniowych miejscach regulacyjnych. Szlaki serotoninergiczne (5-hydroksytryptamina) i mechanizmy receptorowe odgrywają kluczową rolę w tej sieci neuronalnej. Mechanizm działania leków serotoninergicznych, takich jak dobrze znany inhibitor wychwytu zwrotnego 5-HT – amitryptylina, polega na modulowaniu tej sieci neuronalnej, co skutkuje łagodzącym wpływem na zaburzoną funkcję pęcherza moczowego u pacjentów z IC/BPS. Mechanizm działania przeciwbólowego amitryptyliny ogólnie, a szczególnie w przypadku IC, nie jest w pełni poznany. Łącznie, obecne dane z badań funkcjonalnych i obserwacji klinicznych wskazują, że aktywacja receptorów 5-HT wywołana przez amitryptylinę wydaje się działać jako farmakologiczna neuromodulacja aferentnych i eferentnych szlaków neuronalnych, które sygnalizują i regulują odczuwanie bólu i parcia naglącego z pęcherza moczowego. Zgodnie z wynikami badań własnych, po 4-tygodniowym leczeniu amitryptyliną w dawce dobowej 25 mg stwierdzono istotną poprawę w zakresie nasilenia parć naglących, czynnościowej pojemności pęcherza moczowego, częstości dziennej i nokturii, a skuteczność terapeutyczna utrzymywała się do 12 tygodnia po zakończeniu leczenia. W wielu innych badaniach udokumentowano również korzystny wpływ amitryptyliny na częstość w ciągu dnia, parcia naglące, dyspareunię i inne zespoły zaburzeń czynności wypieracza pęcherza moczowego. Nie zaobserwowaliśmy jednak istotnej poprawy wskaźnika odpowiedzi GRA u osób, które utrzymywały większe dawki (ponad 25 mg na dobę, dane nie pokazane).
Chociaż istnieją pewne doniesienia na temat przydatności gabapentyny, amitryptyliny i NLPZ, istnieją ograniczenia w stosowaniu jednego leku do skutecznej kontroli i leczenia bólu u pacjenta. Trójcykliczne leki przeciwdepresyjne są stosowane w leczeniu różnych zespołów bólowych i wywołują takie efekty, jak zwiększenie tolerancji bólu, odzyskanie normalnego snu i zmniejszenie objawów depresji. Mogą być skuteczne w zwalczaniu bólu przewlekłego poprzez bezpośrednie tłumienie mechanizmów nerwowych leżących u podłoża bólu lub poprzez łagodzenie objawów depresji spowodowanych niezdolnością do zaakceptowania bólu lub jego odczuwania. Kontrolują one aktywację i supresję neuronów obwodowych lub modulują neuronalne szlaki hamujące lub stymulujące w kręgosłupie lub segmentach nadrdzeniowych. Takie mechanizmy łagodzą objawy bólowe poprzez tłumienie acetylocholiny, histaminy i receptora H1 oraz poprzez hamowanie wychwytu zwrotnego uwolnionej serotoniny i noradrenaliny. W naszym badaniu, gdy porównywano wartości przed leczeniem oraz 4 i 12 tygodni po leczeniu, wartości ICSI, ICPI, częstotliwości i VAS wykazywały statystycznie istotną poprawę. Jednakże, gdy porównano wartości w 4 i 12 tygodniu po terapii niską dawką, tylko wynik VAS wykazał znaczącą poprawę po dłuższym czasie trwania terapii.
Zmniejszenie wyniku ICSI i ICPI było znacząco większe w leczeniu niską dawką amitryptyliny, a suchość w ustach (66,30%) była najczęstszym działaniem niepożądanym w naszym badaniu. Ponieważ działania niepożądane były głównie łagodne lub umiarkowane, wszyscy pacjenci byli w stanie osiągnąć i utrzymać dawkę 25 mg na dobę przez cały okres leczenia amitryptyliną. Przeciwdepresyjne działania niepożądane, takie jak senność (49,44%) i zmęczenie (47,19%), były również do zniesienia.
W podsumowaniu, terapia amitryptyliną w małej dawce w IC/BPS wykazała wyraźne zmniejszenie bólu pęcherza i objawów przechowywania pęcherza po 4 tygodniach i 12 tygodniach po leczeniu, z dodatkowymi korzyściami widzianymi w zakresie kontroli bólu w leczeniu 12 tygodni. Działania niepożądane były dobrze tolerowane.
- Davis NF, Gnanappiragasam S, Thornhill JA. Śródmiąższowe zapalenie pęcherza moczowego/zespół bolesnego pęcherza moczowego: The influence of modern diagnostic criteria on epidemiology and on internet search activity by the public. Transl Androl Urol 2015;4:506-11.
- Offiah I, Didangelos A, Dawes J, Cartwright R, Khullar V, Bradbury EJ, et al. The expression of inflammatory mediators in bladder pain syndrome. Eur Urol 2016;70:283-90.
- Jhang JF, Kuo HC. Pathomechanism of interstitial cystitis/ bladder pain syndrome and mapping the heterogeneity of disease. Int Neurourol J 2016;20:S95-104.
- Wang J, Wang Q, Wu Q, Chen Y, Wu P. Intravesical botulinum toxin a injections for bladder pain syndrome/interstitial cystitis: A systematic review and meta-analysis of controlled studies. Med Sci Monit 2016;22:3257-67.
- Generali JA, Cada DJ. Amitryptylina: Śródmiąższowe zapalenie pęcherza moczowego (zespół bolesnego pęcherza moczowego). Hosp Pharm 2014;49:809-10.
- Hanno PM, Erickson D, Moldwin R, Faraday MM, American Urological Association. Diagnosis and treatment of interstitial cystitis/bladder pain syndrome: AUA guideline amendment. J Urol 2015;193:1545-53.
- Hanno PM, Wein AJ. Medical treatment of interstitial cystitis (other than rimso-50/elmiron). Urology 1987;29:22-6.
- Riedl C, Engelhardt P, Schwarz B. Treatment costs of bladder pain syndrome/interstitial cystitis in Austria: A pharmacoeconomic approach following current guidelines. Clin Drug Investig 2013;33:737-42.
- van Ophoven A, Pokupic S, Heinecke A, Hertle L. A prospective, randomized, placebo controlled, double-blind study of amitriptyline for the treatment of interstitial cystitis. J Urol 2004;172:533-6.
- Hanno PM, Burks DA, Clemens JQ, Dmochowski RR, Erickson D, Fitzgerald MP, et al. AUA guideline for the diagnosis and treatment of interstitial cystitis/bladder pain syndrome. J Urol 2011;185:2162-70.
- Fall M, Oberpenning F, Peeker R. Treatment of bladder pain syndrome/interstitial cystitis 2008: Can we make evidence- based decisions? Eur Urol 2008;54:65-75.
- Foster HE Jr, Hanno PM, Nickel JC, Payne CK, Mayer RD, Burks DA, et al. Effect of amitriptyline on symptoms in treatment naive patients with interstitial cystitis/painful bladder syndrome. J Urol 2010;183:1853-8.
- Sun Y, Fang Z, Ding Q, Zheng J. Effect of amitriptyline in treatment interstitial cystitis or bladder pain syndrome according to two criteria: Czy kryteria ESSIC zmieniają odsetek odpowiedzi? Neurourol Urodyn 2014;33:341-4.
- Kim HJ. Update on the pathology and diagnosis of interstitial cystitis/bladder pain syndrome: A review. Int Neurourol J 2016;20:13-7.
- Pang R, Ali A. The Chinese approach to complementary and alternative medicine treatment for interstitial cystitis/bladder pain syndrome. Transl Androl Urol 2015;4:653-61.
- Patnaik SS, Lagana AS, Vitale SG, Buttice S, Noventa M, Gizzo S, et al. Etiology, pathophysiology and biomarkers of interstitial cystitis/painful bladder syndrome. Arch Gynecol Obstet 2017;295:1341-59.
- Sanford MT, Rodriguez LV. The role of environmental stress on lower urinary tract symptoms (Rola stresu środowiskowego na objawy dolnych dróg moczowych). Curr Opin Urol 2017;27:268-73.
- Zhu HJ, Appel DI, Grundemann D, Richelson E, Markowitz JS. Ocena inhibicji organicznego transportera kationów 3 (SLC22A3) jako potencjalnego mechanizmu działania przeciwdepresyjnego. Pharmacol Res 2012;65:491-6.
- Kremer M, Salvat E, Muller A, Yalcin I, Barrot M. Leki przeciwdepresyjne i gabapentynoidy w bólu neuropatycznym: Mechanistic insights. Neuroscience 2016;338:183-206.
- Papandreou C, Skapinakis P, Giannakis D, Sofikitis N, Mavreas V. Antidepressant drugs for chronic urological pelvic pain: An evidence-based review. Adv Urol 2009;2009:797031.
- Yang W, Propert KJ, Landis JR. Estimating the efficacy of an interstitial cystitis/painful bladder syndrome medication in a randomized trial with both non-adherence and loss to follow-up. Stat Med 2014;33:3547-55.
- Lee JW, Han DY, Jeong HJ. Bladder pain syndrome treated with triple therapy with gabapentin, amitriptyline, and a non-steroidal anti-inflammatory drug. Int Neurourol J 2010;14:256-60.
- Sawynok J, Esser MJ, Reid AR. Antidepressants as analgesics: An overview of central and peripheral mechanisms of action. J Psychiatry Neurosci 2001;26:21-9.
.