Formación y cierre de la fístula aorto-atrial: una revisión sistemática
Introducción
La presencia de flujo sanguíneo entre la aorta y la aurícula es una condición patológica rara pero compleja, también conocida como fístula aorto-atrial (FAA). Pueden aparecer síntomas sistémicos como insuficiencia cardíaca, debilidad y edema, así como síntomas más locales como disnea, dolor torácico, palpitaciones y fatiga o tos.
Actualmente se desconoce la incidencia exacta de la FAA y existen muchas lagunas en nuestros conocimientos sobre diversos aspectos de la misma, como las estrategias de diagnóstico y las opciones de tratamiento. El objetivo del presente estudio es revisar sistemáticamente la literatura disponible sobre casos de FAA. Estos datos proporcionarán una visión general de las características demográficas de la FAA, las técnicas de imagen preoperatorias utilizadas para diagnosticar la FAA, la anatomía y las causas de la FAA y, por último, ofrecerán información sobre las opciones terapéuticas para la FAA y los respectivos resultados. Estos datos deberían permitir a los cirujanos prevenir la aparición inicial de esta afección, así como tratarla de forma óptima cuando se produzca.
Adquisición de evidencia
Revisamos sistemáticamente la literatura sobre la formación y el cierre de la FAA. Se realizaron consultas separadas en las bases de datos Medline (PubMed), EMBASE y Cochrane. Se utilizaron los siguientes epígrafes de MESH: aurícula, ventrículo, fístula, cardíaca, shunts, aórtica, túneles aorto-atriales y fístula cameral coronaria. Se consideraron para el análisis todos los trabajos, independientemente de su calidad o de la revista en la que estuvieran publicados. Se utilizaron criterios estrictos y se examinaron los títulos y los resúmenes para seleccionar los trabajos pertinentes. Se incluyeron todos los artículos e informes sobre la formación y el cierre de FAA. Se excluyeron los informes no redactados en inglés, así como los informes sin una descripción clara del AAF o del cierre del AAF. No se identificaron ensayos controlados aleatorios ni estudios clínicos. Se evaluaron los informes de casos restantes. Identificamos 132 informes de casos con un total de 136 pacientes para nuestro análisis (Figura 1). En cada uno de estos informes se extrajo la siguiente información: año de publicación, número de pacientes, edad, sexo, cirugía cardíaca previa, tiempo transcurrido entre la cirugía y la formación de la FAA, tracto de la fístula, presunta causa de la FAA, técnica quirúrgica para el cierre de la FAA, seguimiento y resultado (tabla 1).


Tabla completa
Síntesis de la evidencia
Demografía
El 7% de los artículos estudiados se publicaron en el período comprendido entre 1960 y 1980. Alrededor del 70% de los artículos se publicaron después del año 2000, mientras que aproximadamente el 35% se publicaron después de 2010 (Figura 2A). La mayoría de los informes de casos sobre FAA procedían de los Estados Unidos de América (39 casos), seguidos del Reino Unido (12 casos). La mayoría de las publicaciones asiáticas procedían de la India (11 casos), Japón (12 casos) y Turquía (12 casos). De los 136 casos analizados, la incidencia de la FAA presentaba una proporción entre hombres y mujeres de aproximadamente 2:1. La edad de los pacientes en los informes de casos descritos oscilaba entre los 5 días y los 85 años (mediana de 51 años, media de 46 años) (Figura 2B).

Imagen
En 130 de los 136 casos se proporcionó información sobre el uso de técnicas de imagen preoperatorias. En la mayoría de los casos en los que se utilizó la imagen, se favoreció la ecocardiografía (83,1%) y la angiografía (59,6%) (Tablas 2 y 3). De los 113 casos comunicados en los que se utilizó la ecocardiografía, el uso de la transtorácica (23,9%) así como de la transesofágica (24,8%) o la combinación de ambas (23,0%) parecía estar igualmente distribuido, mientras que en el 28,3% de los casos no se especificaba la técnica que los autores habían utilizado (Tabla 3).

Tabla completa

Tabla completa
Anatomía
La formación de fístulas desde la aorta ascendente a las aurículas se produjo con mayor frecuencia en la aurícula derecha (86 de los 136 casos) en comparación con la aurícula izquierda (41 de los 136 casos), en una proporción de LA a RA de 1:2.1. En dos pacientes, el tracto fistuloso se originó desde la aorta descendente hacia la aurícula izquierda (DescAo-LA) (1,2). Algunos casos muy raros incluían la formación de fístulas desde la aorta descendente a la aurícula derecha (DescAo-RA) (3), la formación de fístulas tanto a la aurícula izquierda como a la derecha (4,5) y la formación de fístulas entre la aorta ascendente, la aurícula derecha así como el ventrículo derecho (6-8) y la formación de fístulas entre la aorta ascendente, la aurícula izquierda así como el ventrículo izquierdo (9) (Figuras 3,4 y Tabla 4).


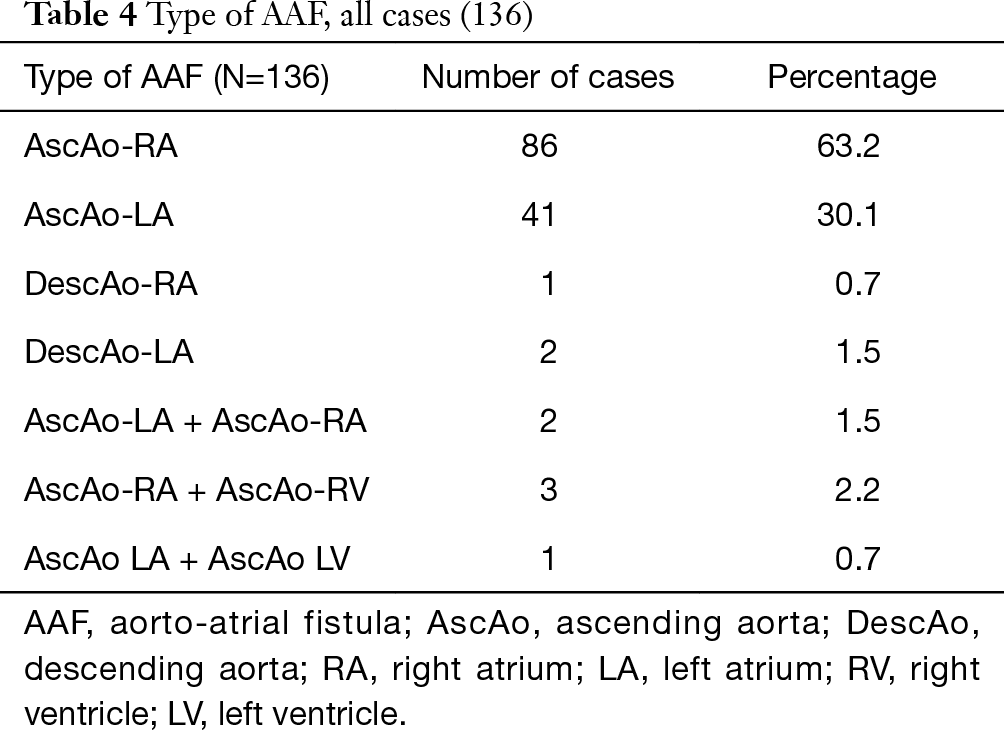
Tabla completa
Causas
En la mayoría de los casos (22,8%) la endocarditis fue la causa de la formación de la FAA. En el 71% de estos casos, también estaba presente un absceso paravalvular. Además, el 45,2% de estos pacientes tenían una cirugía previa con una válvula protésica. Los aneurismas aórticos (22,1%), principalmente complicados con paredes aórticas disecadas, fueron la segunda causa más frecuente. Las causas congénitas (11,8%) también fueron responsables de varias FAA. En este grupo, el 81,2% de los tractos fistulosos iban de la aorta a la aurícula derecha, mientras que sólo el 18,8% desembocaban en la aurícula izquierda. Curiosamente, los traumatismos torácicos fueron una causa relativamente rara de FAA, siendo ésta la causa en sólo el 3,7% de todos los casos notificados.
En el 15,4% de los casos la formación de la fístula fue secundaria a la cirugía cardíaca. Los aneurismas del injerto de vena safena (SVG) tras la cirugía de bypass coronario fueron responsables del 9,6% de las formaciones de FAA en los casos comunicados. Además, en el 7,4% de los casos un cierre previo de la comunicación interauricular con un dispositivo fue responsable de la FAA (tabla 5).

Tabla completa
Terapia
Como se muestra en la tabla 6, la FAA se corrigió mediante un abordaje quirúrgico abierto en el 73,5% de todos los casos. En el 10,3% la fístula se cerró mediante una intervención percutánea, mientras que en el 4,4% de los casos se recomendó un enfoque médico conservador (por ejemplo, diuréticos y transfusiones de sangre), debido al alto riesgo quirúrgico. En un caso se programó el cierre quirúrgico de la fístula, pero la ecocardiografía mostró un cierre espontáneo. En el 3,6% de los casos el paciente se negó a la cirugía correctora y en el 5,1% de todos los casos el paciente falleció antes de que se pudiera realizar la cirugía. En el 1,5% de todos los casos con FAA no se realizó ningún procedimiento o intervención médica, ya sea por un riesgo operativo muy elevado o porque la fístula no tenía efectos hemodinámicos. En el 0,7% de los casos no se describió el tratamiento de la FAA. En el 42% de los casos en los que se utilizó un abordaje quirúrgico, la fístula se cerró con suturas. En el 20% de los casos se optó por cerrar la fístula con un parche, mientras que en el 4% se ligó el tracto. En el 5% de los casos se combinó la sutura y el uso de parches. La técnica de cierre durante la cirugía correctiva no se describió en el 29% de los casos (Tabla 6). Cuando se empleó el cierre percutáneo del tracto fistuloso, el cierre con un dispositivo Amplatzer fue el tratamiento de elección (71,4%), seguido de la embolización con espiral (14,3%), los stents cubiertos (7,15%) y finalmente los cierres con balón (7,15%) (Tabla 6).

Tabla completa
Resultados
En el 74,3% de todos los casos estudiados la reparación de la fístula fue exitosa y los pacientes sobrevivieron a los procedimientos. En el 14,7% de los casos los pacientes no sobrevivieron, mientras que en el 11,0% de los casos reportados no se mencionó el resultado del paciente. En el 83% de los casos quirúrgicos, la reparación de la fístula fue un éxito y los pacientes sobrevivieron a la intervención. En el 85,7% de todas las correcciones percutáneas de la fístula, la reparación tuvo éxito y los pacientes sobrevivieron a los procedimientos (tabla 7).

Tabla completa
Discusión
Revisamos sistemáticamente la literatura en busca de informes sobre la FAA. No identificamos ningún informe sobre registros sistemáticos o ensayos clínicos que investigaran la FAA. Por lo tanto, todo nuestro conocimiento sobre la FAA se basa actualmente en informes de casos. Basándonos en los informes de casos, concluimos que:
- Los AAF pequeños pueden ser asintomáticos y pueden abordarse de forma conservadora con la reducción de la poscarga cardíaca y el uso de diuréticos. En estos casos, es muy recomendable observar de cerca al paciente a lo largo del tiempo y, si las condiciones clínicas se deterioran, debe considerarse el cierre activo de la fístula.
- Las FAA grandes requieren un cierre inmediato, ya sea por vía percutánea o quirúrgica. El cierre espontáneo de una FAA es muy poco frecuente y debe desaconsejarse enérgicamente el tratamiento conservador en los casos con fístulas grandes o en los que aparezcan síntomas clínicos.
- Aunque el volumen de casos es bajo, en comparación con la cirugía, el cierre percutáneo ha mostrado resultados comparables.
El enfoque quirúrgico para cerrar la fístula suele conllevar la sutura o el uso de un parche. El cierre percutáneo de la FAA se ha empleado con más frecuencia en los últimos años. No existen dispositivos específicos para el cierre transcatéter de las fístulas, pero dispositivos como el Amplatzer Septal Occluder, utilizado para cerrar los defectos del tabique interauricular, han demostrado su aplicabilidad para este fin. Las tasas globales de éxito del tratamiento son de al menos el 70%, con una tasa de mortalidad de alrededor del 15%.
Nuestro estudio presenta una serie de limitaciones, siendo la principal que los datos comunicados proceden de informes de casos o series de casos. Por estas razones, es probable que exista un cierto sesgo de publicación, ya que es muy probable que no se hayan publicado todos los casos. Además, es menos probable que se informen los casos de pacientes que fueron tratados sin éxito. Faltan datos de poblaciones más grandes, lo que significa que actualmente no existen datos específicos sobre la incidencia y la prevalencia. Esta revisión nos proporciona una serie de conocimientos sobre la aparición y la fisiopatología de la FAA, así como sobre las opciones de tratamiento actuales para esta afección poco frecuente, pero potencialmente mortal.
Agradecimientos
Ninguno.
Nota al pie
Conflictos de intereses: Los autores no tienen conflictos de intereses que declarar.
- Nihoyannopoulos P, Sapsford R, Oakley CM. Congenital fistula between the aorta and left atrium. Br Heart J 1987;57:387-90.
- Sarkar AK, Sanjeeva NG, Waghmare NS. Asociación de la fístula aorto-auricular descendente congénita con la ventana aortopulmonar y la comunicación interauricular. Cardiol Young 2014;24:143-4.
- Elwatidy AF, Galal AN, Rhydderch D, et al. Aorto-right atrial fistula. Ann Thorac Surg 2003;76:929-31.
- Dalla Pozza R, Kozlik-Feldmann R, Le TP, et al. Interventional closure of two fistulas after aortic valve surgery. Clin Res Cardiol 2009;98:451-4.
- Sabzi F, Heidari A, Faraji R. Un caso raro de fístula de los senos aórticos de Valsalva a múltiples cámaras cardíacas secundario a la formación de un absceso aórtico perianular por endocarditis subyacente por Brucella. GMS Hyg Infect Control 2015;10:Doc14.
- Moral S, Aboal J, Morales M. Multiple aorto-right cavitary fistula: a rare complication of prosthetic valvular endocarditis in intravenous drug users. Eur J Echocardiogr 2009;10:374-5.
- Gunarathne A, Hunt J, Gershlick A. Aorto-right atrial and right ventricular fistulae: a very rare complication of native bicuspid aortic valve endocarditis. Heart 2013;99:1708.
- Patel V, Fountain A, Guglin M, et al. Three-dimensional transthoracic echocardiography in identification of aorto-right atrial fistula and aorto-right ventricular fistulas. Echocardiography 2010;27:E105-8.
- Hachida M, Koyanagi H, Hanayama N, et al. Reconstrucción exitosa de la fístula auricular aorto-izquierda tras la sustitución de la válvula aórtica y la ampliación de la raíz mediante el procedimiento de Manouguian. J Card Surg 1994;9:392-8.