Fístula aorto-atrial formação e fechamento: uma revisão sistemática
Introdução
A presença de fluxo sanguíneo entre a aorta e o átrio é uma condição patológica rara, mas complexa, também conhecida como fístula aorto-atrial (AAF). Sintomas sistêmicos como insuficiência cardíaca, fraqueza e edema podem ocorrer, assim como sintomas mais locais, incluindo dispneia, dor torácica, palpitações e fadiga ou tosse.
A incidência exata da FAA é atualmente desconhecida e há muitas lacunas em nosso conhecimento sobre vários aspectos da FAA, tais como estratégias de diagnóstico e opções de manejo. O objetivo do presente estudo foi revisar sistematicamente a literatura disponível sobre relatos de casos relatando a AAF. Estes dados fornecerão uma visão geral das características demográficas da AAF, das técnicas de imagem pré-operatórias utilizadas para diagnosticar a AAF, da anatomia e das causas da AAF e, finalmente, darão algumas informações sobre as opções terapêuticas para a AAF e os respectivos resultados. Estes dados devem permitir aos cirurgiões evitar que esta condição ocorra inicialmente, bem como tratá-la de forma otimizada quando ocorrer.
Aquisição de AAF
Revisamos sistematicamente a literatura sobre formação e fechamento da AAF. Foram realizadas consultas separadas ao Medline (PubMed), EMBASE, e ao banco de dados da Cochrane. Foram utilizados os seguintes títulos do MESH: átrio, ventrículo, fístula, cardíaco, shunts, aórtico, túneis aorto-atrial e fístula coronária de cameral. Todos os artigos foram considerados para análise independentemente da sua qualidade, ou da revista em que foram publicados. Critérios rígidos e seleção de títulos e resumos foram utilizados para selecionar artigos relevantes. Todos os artigos e relatórios sobre formação e fechamento de AAF foram incluídos. Foram excluídos os relatórios não escritos em inglês, bem como os relatórios sem uma descrição clara da AAF ou do encerramento da AAF. Não foram identificados estudos clínicos ou estudos controlados aleatórios. Avaliamos os demais relatos de casos. Identificamos 132 relatos de casos com um total de 136 pacientes para nossa análise (Figura 1). Em cada um desses relatos extraímos as seguintes informações: ano de publicação, número de pacientes, idade, sexo, cirurgia cardíaca prévia, tempo entre a cirurgia e a formação do AFA, trato fistuloso, causa presumida do AFA, técnica cirúrgica para fechamento do AFA, acompanhamento e desfecho (Tabela 1).


Tabela completa
Síntese davidência
Demográficos
7% dos artigos estudados foram publicados no período de 1960 a 1980. Cerca de 70% dos artigos foram publicados após 2000, enquanto aproximadamente 35% foram publicados após 2010 (Figura 2A). A maioria dos relatos de casos sobre a AAF foram provenientes dos Estados Unidos da América (39 casos) seguidos pelo Reino Unido (12 casos). A maioria das publicações asiáticas provém da Índia (11 casos), Japão (12 casos) e Turquia (12 casos). Dos 136 casos analisados, a ocorrência de AFA teve uma proporção de homens para mulheres de aproximadamente 2:1. A idade dos pacientes nos relatos de casos descritos variou entre 5 dias e 85 anos (mediana de 51 anos, média de 46 anos) (Figura 2B).

Imaging
Em 130 dos 136 casos foi fornecida informação sobre o uso de técnicas de imagem pré-operatórias. Na maioria dos casos em que a imagem foi utilizada, a ecocardiografia (83,1%) e a angiografia (59,6%) foram favorecidas (Tabelas 2 e 3). Dos 113 casos relatados em que a ecocardiografia foi utilizada, o uso de transtorácica (23,9%) e transesofágica (24,8%) ou a combinação de ambas (23,0%) pareceram estar igualmente distribuídos, enquanto em 28,3% dos casos a técnica utilizada pelos autores não foi especificada (Tabela 3).

Tabela completa
Anatomia
Fístula formação da aorta ascendente para os átrios ocorreu mais frequentemente no átrio direito (86 dos 136 casos) comparado com o átrio esquerdo (41 dos 136 casos), com uma razão LA para AR de 1:2.1. Em dois pacientes, a fístula se originou da aorta descendente para o átrio esquerdo (DescAo-LA) (1,2). Alguns casos muito raros incluíram formação de fístula da aorta descendente para o átrio direito (DescAo-RA) (3), formação de fístula tanto no átrio esquerdo quanto no direito (4,5) e formação de fístula entre a aorta ascendente, átrio direito e ventrículo direito (6-8) e formação de fístula entre a aorta ascendente, átrio esquerdo e ventrículo esquerdo (9) (Figuras 3,4 e Tabela 4).


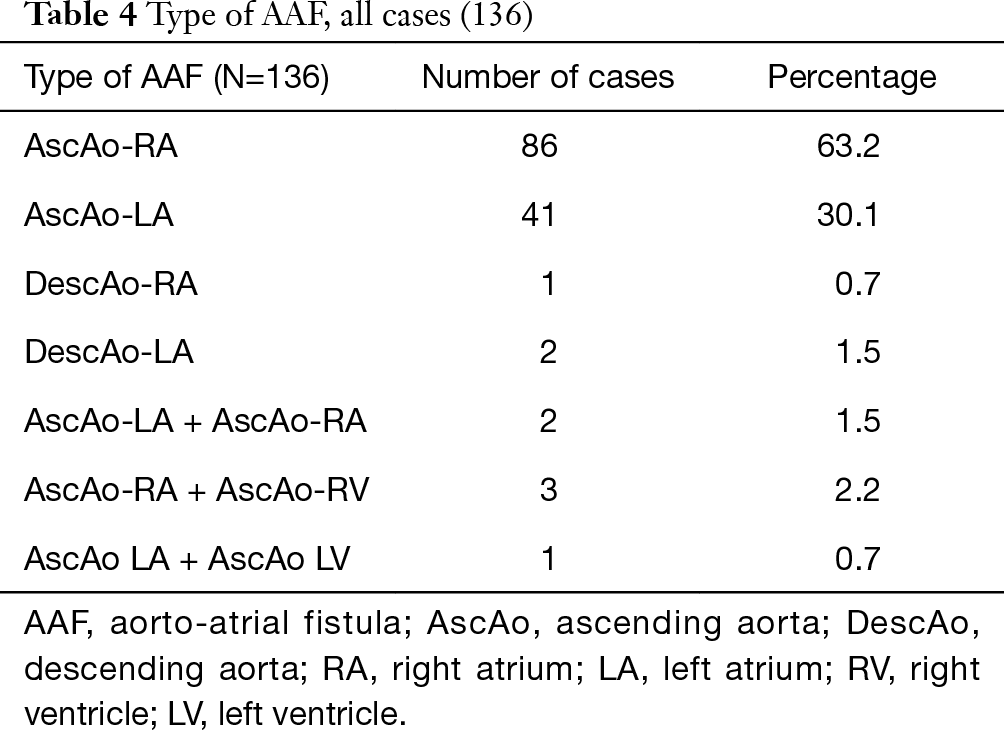
Tabela completa
Causas
Na maioria dos casos (22,8%) a endocardite foi a causa da formação de AAF. Em 71% desses casos, um abscesso paravalvar também esteve presente. Além disso, 45,2% desses pacientes tiveram cirurgia prévia com uma válvula protética. Os aneurismas da aorta (22,1%), principalmente complicados com paredes da aorta dissecadas, foram a 2ª causa mais comum. Causas congênitas (11,8%) também foram responsáveis por uma série de aneurismas da aorta. Neste grupo, 81,2% das vias da fístula foram da aorta para o átrio direito, enquanto que apenas 18,8% foram para o átrio esquerdo. Curiosamente, os traumas torácicos foram uma causa relativamente rara de AAF, sendo esta a causa em apenas 3,7% dos casos relatados.
Em 15,4% dos casos a formação da fístula ocorreu secundária à cirurgia cardíaca. Os aneurismas de safena (SVG) após cirurgia de revascularização do miocárdio foram responsáveis por 9,6% das formações de AAF nos casos relatados. Além disso, em 7,4% dos casos, o fechamento de defeito atrial prévio com dispositivo foi responsável pela FAA (Tabela 5).

Tabela completa
Terapia
Como mostrado na Tabela 6, a FAA foi corrigida através de abordagem cirúrgica aberta em 73,5% de todos os casos. Em 10,3% a fístula foi fechada através de uma intervenção percutânea, enquanto em 4,4% dos casos foi defendida uma abordagem médica conservadora (por exemplo, diuréticos e transfusões de sangue), devido ao alto risco cirúrgico. Em um caso o paciente foi agendado para fechamento cirúrgico da fístula, mas o ecocardiograma mostrou um fechamento espontâneo. Em 3,6% dos casos o paciente recusou a cirurgia corretiva e em 5,1% de todos os casos o paciente morreu antes da cirurgia poder prosseguir. Em 1,5% de todos os casos com FAA não foi realizado procedimento ou intervenção médica, seja devido a um risco operacional muito elevado ou devido ao fato de que a fístula não teve efeitos hemodinâmicos. Em 0,7% dos casos, o tratamento da FAA não foi descrito. Em 42% dos casos em que foi utilizada uma abordagem cirúrgica, a fístula foi fechada com suturas. Em 20% dos casos optou-se por fechar a fístula com um remendo, enquanto em 4% o trato foi ligado. Uma abordagem combinada de sutura e o uso de remendos ocorreu em 5% dos casos. A técnica de fechamento durante a cirurgia corretiva não foi descrita em 29% dos casos (Tabela 6). Quando foi empregado fechamento percutâneo do trato fistuloso, o fechamento com um dispositivo Amplatzer foi o tratamento de escolha (71,4%), seguido de embolização de bobina (14,3%), stents cobertos (7,15%) e, finalmente, fechamento de balão (7,15%) (Tabela 6).

Tabela completa
Resultados
Em 74,3% de todos os casos estudados, a reparação da fístula foi bem sucedida e os pacientes sobreviveram aos procedimentos. Em 14,7% dos casos os pacientes não sobreviveram, enquanto em 11,0% dos casos relatados o resultado do paciente não foi mencionado. Em 83% de todos os casos cirúrgicos a reparação da fístula teve sucesso e os pacientes sobreviveram aos procedimentos. Em 85,7% de todos os casos de correção percutânea da fístula, a correção foi bem sucedida e os pacientes sobreviveram aos procedimentos (Tabela 7).

Tabela completa
Discussão
Revisamos sistematicamente a literatura para relatos sobre a FAA. Não identificámos quaisquer relatos de registos sistemáticos ou de ensaios clínicos que investigassem a AAF. Todo o nosso conhecimento sobre a AFF é, portanto, atualmente baseado em relatos de casos. Com base nos relatos de casos relatados, concluímos que:
- AAFs pequenos podem ser assintomáticos e podem ser abordados de forma conservadora com a redução da pós-carga cardíaca e o uso de diuréticos. Nestes casos, é altamente recomendado observar de perto o paciente ao longo do tempo e se as condições clínicas se deteriorarem, deve-se considerar o fechamento ativo da fístula.
- AAFs grandes requerem fechamento imediato, seja por via percutânea ou por via cirúrgica. O fechamento espontâneo de uma FAA é muito raro e o tratamento conservador deve ser fortemente desencorajado em casos com fístulas grandes ou sintomas clínicos.
- Embora o volume do caso seja baixo, comparado à cirurgia, o fechamento percutâneo tem mostrado resultados comparáveis.
A abordagem cirúrgica para o fechamento da fístula freqüentemente implica na sutura ou no uso de um remendo. O fechamento percutâneo da AAF tem sido empregado com mais freqüência nos últimos anos. Não há dispositivos específicos para o fechamento transcateter das fístulas, mas dispositivos como o Amplatzer Septal Occluder, usado para fechamento de defeitos do septo atrial, têm provado sua aplicabilidade para este fim. As taxas globais de sucesso do tratamento são de pelo menos 70%, com uma taxa de mortalidade de cerca de 15%.
Existem várias limitações ao nosso estudo, sendo a maior limitação o fato de que os dados relatados vieram de relatos de casos ou séries de casos. Por estas razões, é provável que haja algum viés de publicação, pois é altamente provável que nem todos os casos tenham sido publicados. Além disso, os casos de pacientes que não foram tratados com sucesso têm menor probabilidade de serem relatados. Faltam dados de populações maiores, o que significa que atualmente não existem dados específicos sobre incidência e prevalência. Esta revisão nos fornece uma série de insights sobre a ocorrência e fisiopatologia da FAA, bem como as opções de tratamento atuais para esta rara, mas potencialmente ameaçadora, condição.
Acknowledgements
None.
Footnote
Conflicts of Interest: Os autores não têm conflitos de interesse a declarar.
- Nihoyannopoulos P, Sapsford R, Oakley CM. Fístula congênita entre a aorta e o átrio esquerdo. Br Coração J 1987;57:387-90.
- Sarkar AK, Sanjeeva NG, Waghmare NS. Associação da fístula aorto-esquerda descendente congênita com a janela aortopulmonar e defeito do septo atrial. Cardiol Young 2014;24:143-4.
- FAAA sempre ativa, Galal AN, Rhydderch D, et al. Fístula atrial aorto-direita. Ann Thorac Surg 2003;76:929-31.
- Dalla Pozza R, Kozlik-Feldmann R, Le TP, et al. Fechamento intervencionista de duas fístulas após cirurgia da valva aórtica. Clin Res Cardiol 2009;98:451-4.
- Sabzi F, Heidari A, Faraji R. Um caso raro de seios aórticos de fístula valsalva para múltiplas câmaras cardíacas secundárias à formação de abscesso aórtico periannular a partir de endocardite Brucella subjacente. GMS Hyg Infect Control 2015;10:Doc14.
- Moral S, Aboal J, Morales M. Fístula cavitária aorto-direita múltipla: uma complicação rara da endocardite valvar protética em usuários de drogas endovenosas. Eur J Echocardiogr 2009;10:374-5.
- Gunarathne A, Hunt J, Gershlick A. Aorto-direita atrial e fístula ventricular direita: uma complicação muito rara da endocardite nativa da valva aórtica bicúspide. Coração 2013;99:1708.
- Patel V, Fountain A, Guglin M, et al. Ecocardiografia transtorácica tridimensional na identificação da fístula atrial aorto-direita e fístulas ventriculares aorto-direitas. Echocardiography 2010;27:E105-8.
- Hachida M, Koyanagi H, Hanayama N, et al. Reconstrução bem sucedida da fístula atrial aorto-esquerda após substituição da valva aórtica e ampliação radicular pelo procedimento de Manouguian. J Card Surg 1994;9:392-8.
>